- 048-948-1133 専用駐車場4台・駐輪場あり
- 〒341-0044 埼玉県三郷市戸ヶ崎2丁目38-2
生活習慣病・一般内科
当院で診療する
主な内科疾患
- 糖尿病
- 高血圧
- 高脂血症
- 頭痛
- 帯状疱疹
- 単純疱疹
- 脂漏性皮膚炎
- 蜂窩織炎
- 腎機能障害
- 肝機能障害
- 骨粗鬆症
- 甲状腺機能亢進症(バセドウ病)
- 甲状腺機能低下症(橋本病)
- 膠原病
- 月経前症候群
- 膀胱炎
- 更年期障害
- 貧血
- 腫瘍内科・緩和ケア
- 循環器疾患
- 腹痛(下痢、嘔吐、腹痛)
- 肥満症
- 心身症
- 睡眠障害
糖尿病

糖尿病は、様々の原因でブドウ糖(血糖)を上手に細胞に取り込めなくなり、血液中のブドウ糖が増え、高血糖となる慢性疾患です。血糖濃度のいつも高い状態が続くと、血管をはじめとする全身の組織に悪影響が及んできます。
1型糖尿病は、インスリン(血液中の糖を組織に取り込ませ、血糖値を下げる働きをしている体内ホルモンの一種)を産生する膵臓の細胞(膵β細胞)がある時から壊れていき、インスリンが分泌されなくなり、若年者に発症することの多いのが特徴です。免疫系の異常反応により、自らの細胞が攻撃される「自己免疫」によるものです。
一方で2型糖尿病は、生活習慣による影響が強く、日本人に最も多いタイプの糖尿病です。加齢や遺伝的要因のほか、過食、飲酒、運動不足、肥満、ストレス、妊娠などが要因となります。なかでも食べ過ぎと運動不足による肥満は、2型糖尿病の最大の引き金と言われます。
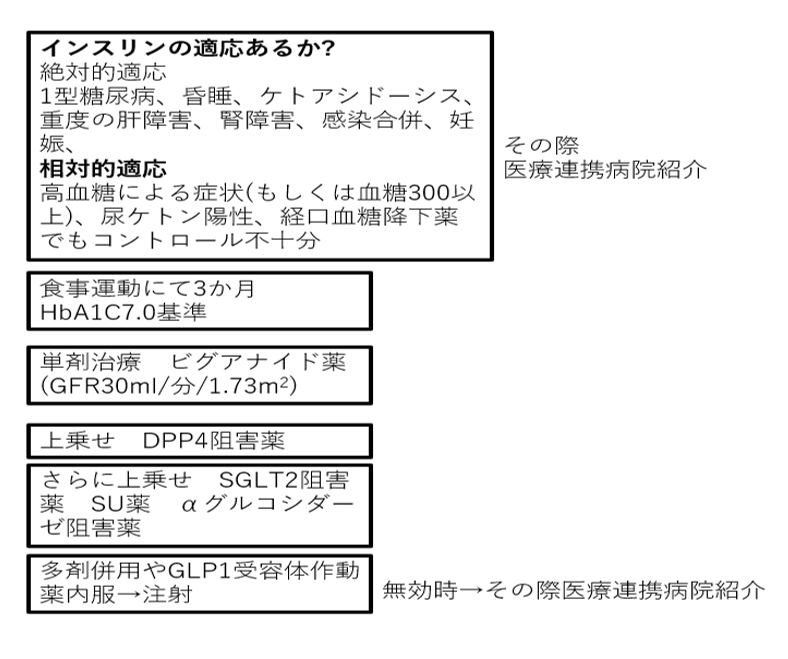
検査・治療について
当院では、血液検査や症状、臨床所見、家族歴、体重歴などを参考にして、診断致します。糖尿病は初期のうちは自覚症状がほとんどありませんので、患者様の病状を把握するためには血糖やHbA1cの値を定期的に検査していく必要があります。HbA1c値は糖尿病治療において最も大切な管理指標となっており、合併症の進行との関連性も深く、7.0%未満(国際標準値)を目指します。糖尿病は一生つき合ってく必要があります。
糖尿病そのものは治せなくても、血糖値を正常に保ち、それと同時に体重や血圧、血清脂質も良好な状態に保てば、糖尿病による合併症、すなわち糖尿病細小血管合併症(網膜症、腎症、神経障害)や大血管障害(冠動脈疾患、脳血管障害、末梢動脈疾患)を起こさずに、あるいは進展を阻止して健康を保持することは十分に可能です。
そして血糖値を正常に保つ上で重要になるのが、継続的な「血糖コントロール」です。当院では、まずはパンフレットを用いて説明しながら、食事療法と運動療法を行います。これだけで正常値になる患者様もいらっしゃいます。糖尿病が進行したケースだったり、食事・運動療法だけでは血糖値がうまく下がらなかったりするような場合には、下記のような内服薬による治療やインスリン療法を行います。また合併症などは医療連携病院で対応致します。また医療連携病院で糖尿病教育入院、インスリン導入後の、逆紹介も積極的にお受けしております。
高血圧
高血圧とは、血圧が正常範囲を超えて高く維持されている状態です。40~74歳の人のうち男性は約6割、女性は約4割が高血圧と言われます。高血圧は放っておくと、その高い圧力によって血管壁にストレスがかかり、動脈硬化が生じて心不全や狭心症、心筋梗塞脳出血、脳梗塞の原因になるといわれています。まずは、負担にならないように、定期的かつ決まった時間に血圧を測定し続けることが大切です。
血圧が高いという自覚があれば、自然に生活改善をするようになり、薬(血圧降下薬)もきちんと飲むようになるものです。
検査・治療について
当院では、体重減量、適度な運動(毎日30分以上、ウォーキングなどの)を勧め、減塩(1日7g未満)に努めて薄味に慣れる、禁煙や節酒などの生活習慣の改善(食事・運動療法)を勧めます。ストレスを溜め込まないようにすること、ゆっくり眠れるようにサポートして行きたいと思います。また定期的に、心電図や脳CT検査などを行い、併存疾患の有無を判断致します。
高脂血症
高脂血症とは、血液中の脂質、コレステロールや中性脂肪の濃度が慢性的に高い状態のことです。高LDLコレステロール血症、低HDLコレステロール血症、高トリグリセライド(TG)血症に分かれます。放置すると、増えた脂質がどんどん血管の内側に溜まって動脈硬化の進行を促してしまい、ついには狭心症、心筋梗塞や脳梗塞の発作を招く原因となってしまいます。また、家族性高コレステロール血症は、LDLコレステロール(悪玉コレステロールと呼ばれています)が血液中で高くなり、若いときから動脈硬化が進んで、血管が細くなったり詰まったりする病気です。特に心臓の血管(冠動脈)に影響が大きく、心筋梗塞や狭心症を引き起こします。一般人口の300人に1人程度おられる比較的高頻度の遺伝性疾患です。大部分の患者さんでは、若いころからLDLコレステロールが高いこと以外、特に症状はありません。一部の患者さんでは、コレステロールが沈着した黄色っぽい隆起(皮膚黄色種と呼ばれます)が、手の甲、膝(ひざ)、肘(ひじ)、瞼(まぶた)などに見られます。診察の際に拝見させて頂きます。LDLコレステロールは通常、肝臓で処理されますが処理する能力が低いため、その血液中濃度が上昇し、血管壁にたまって動脈硬化が進みます。家族性高コレステロール血症の患者さんでは、狭心症や心筋梗塞などの病気になる前から動脈硬化を予防することが重要です。
また、動脈硬化がどの程度進行しているか調べることにより、合併症の発症を避けることもできます。頸動脈エコー検査では、血管壁の厚さを測ることにより動脈硬化の重症度を判定します。心臓の血管が細くなっている可能性がある場合には、ABI、CAVI、運動負荷心電図検査や、運動負荷心筋シンチグラフィー、心臓のCT、冠動脈造影などの検査を行います。心筋梗塞の発症は、男性では20歳代から、女性では30歳代から始ます。精密検査は、医療連携病院で検査計画を立てていきます。
検査・治療について
当院では、食生活や仕事量、家族歴、運動の状況を問診で確認し、血液検査で診断します。脂質異常症の治療の3本柱は、他の生活習慣病と同様に、食事療法、運動療法、および薬物療法です。高LDLコレステロール血症の人は動物性脂肪を含む食品を減らして植物性脂肪を含む食品を増やす、コレステロールの多い食品を減らす、野菜やきのこ類などの食物繊維を豊富に含む食品を積極的に摂る、高トリグリセライド血症の人の場合は糖質の多い食品やお酒を控える、摂取エネルギー(カロリー)をコントロールする、などを心掛けます。
運動療法としては、ウォーキングなどがお勧めです。こうした軽めの有酸素運動を続けていると、トリグリセライドを減らし、HDLコレステロールを増やすことがわかっています。脂質異常症の治療薬には、主にLDLコレステロールを下げる薬や、トリグリセライドを下げる薬があり、医師は個々の患者様に最も適した薬を処方します。薬の効果をしっかり出すためにも、また副作用を防止するためにも、医師の指示通りにきちんと服用しましょう。
また日本では、ウエスト周囲径(おへその高さの腹囲)が男性85cm・女性90cm以上で、かつ血圧・血糖・脂質の3つのうち2つ以上が基準値から外れると、「メタボリックシンドローム」と診断されます。また肥満が気になる方は、過度なダイエットは逆に、リバウンドや体調不良を引き起こしますので是非ご相談ください。
家族性もコントロールできない場合は、薬物療法(主にスタチン系の薬剤)が必要になります。1種類の薬剤でLDLコレステロールがコントロール出来なくても、薬の量を増やしたり、2種類以上の薬剤を服用したりすれば、大部分の患者さんで充分な効果が得られます。特に重症なケースでは、皮下注射や最重症例に対してはLDLを吸着除去する治療が有効です。
頭痛
頭痛の原因は多岐にわたり、3000万人近くの方が頭痛に悩んでいると言われております。頭痛は一次性頭痛と二次性頭痛に分けられ、一次性頭痛には片頭痛や筋緊張型頭痛、群発頭痛などがあり機能性頭痛と言われます。中には頸椎疾患に伴うものもございます。
これに対して、二次性頭痛は脳腫瘍、くも膜下出血、髄膜炎などの重度な原因がある器質的な頭痛です。
検査・治療について
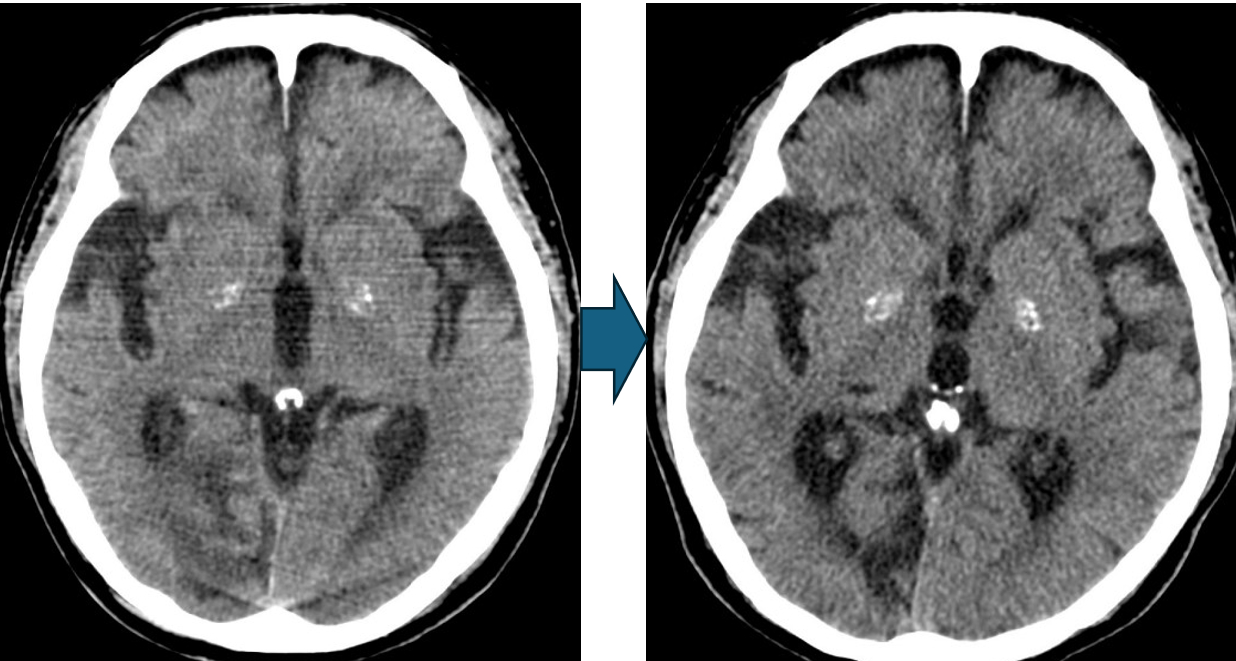
当院ではその鑑別にはCT検査が必要でスクリーニングを行うことができます。早期診断、例えば脳梗塞などは現在血管治療などにより麻痺を残さず治るようですから早期診断を目指します。下記症例は頭痛と神経症状で来院された、当クリニックでの身体理学的所見と画像検査で、亜急性期の脳梗塞診断例で、医療連携病院に救急搬送し治療後当クリニックでfollowしております。
またさらに精密検査が必要な場合はMRIなどの画像検査が必要な場合もございますので、医療連携病院や大学病院にご紹介することもあります。副鼻腔炎の否定、機能性頭痛(三叉神経痛、片頭痛、筋緊張性頭痛)、例えば片頭痛は、予防薬(抗てんかん薬、カルシウム拮抗薬、β遮断薬、三環系抗うつ薬、抗セロトニン薬、抗CGRP抗体受容体抗体)や発作出現の際の内服薬(発作前トリプタン、発作時ジタン、アセトアミノフェン、NSAID)を処方し、生活改善のご相談に乗らせて頂きます。三叉神経痛(顔面の痛みには「ずきずき痛い」「ひりひり痛い」など、さまざまなものがあります。三叉神経痛には、唇の周囲や歯の周りなどの片側で、会話や食事などの外的刺激によって突然ビリッと電気が走るような強い痛み、圧痛がある、触ると痛みが誘発)に対してはテグレトールなど処方致します。おさまらない場合はトリガーポイントの注射やMRIなど精密検査依頼し場合よっては脳外科で神経血管減圧術、ガンマナイフなどを紹介します。最近では新型コロナウイルス感染症後遺症でも見られまして漢方処方なども考慮します。
帯状疱疹
水痘帯状疱疹ウイルスは初回に感染した後に、神経のなかに潜伏しますが、過労、体力が落ちたり、高齢、悪性腫瘍など免疫力が落ちる病気にかかった際に、再びそのウイルスが増え、皮膚と神経を攻撃して、帯状疱疹を発症します。神経に沿ってチクチク、ピリピリする痛みが起こります。その後、その部分が赤くなり、水ぶくれの後かさぶたになり治ります。胸痛で来院されるケースが多く、来院時は皮疹はありませんでしたが、数日後に出現するケースがあり要注意です。
検査・治療について
当院では抗ウイルス剤を処方致します。症状が強い場合は入院して点滴する必要があります。鎮痛剤の内服や外用治療などがあります。また高齢の方や抗がん剤投与中の方、免疫力の低下する病気にかかれている方にはワクチン接種(シングリックス)を勧めさせて頂きます。
単純疱疹
単純ヘルペスウイルスによる感染症であり口内炎、口唇、皮膚、性器に炎症が起きます。一度感染すると、生涯にわたり神経に潜伏します。それが、発熱、疲労、ストレス、強い紫外線、外傷などの刺激により免疫が低下して再発してきます。
くちびるやその周りにピリピリ、チクチクするような違和感やかゆみが生じた後、軽い痛みを伴う水ぶくれができる病気です。その後かさぶたができて治っていきます。
検査・治療について
当院では、抗ヘルペスウイルス薬の飲み薬や塗り薬を処方致します。
脂漏性皮膚炎
皮膚では皮脂腺から毛穴を通じて皮脂が分泌されていますが、この分泌が多くなった状態を脂漏といいます。脂漏がもとになって、紫外線やカビなどによって皮脂が脂肪酸に分解され、炎症を引き起こすことがあります。これが脂漏性皮膚炎です。
頭や顔などの皮脂分泌の多い箇所にできやすいです。当院では生活環境、食生活を含めて丁寧な問診を心掛け、治療薬としては抗真菌剤の外用とステロイドの外用を処方致します。ただ薬だけでなく生活習慣の改善も大事で、抗真菌剤含有のコラージュフルフルシリーズのシャンプーや石鹸で毎日患部を洗うこと、食事(刺激物や脂肪食、糖分が多い)、睡眠などに関して規則正しい生活をしてストレスを避けることも大事です。
蜂窩織炎
蜂窩織炎とは、皮膚と皮下組織(脂肪組織)に細菌が感染し、炎症が起こる病気です。はじめに患部の皮膚に赤み、腫れ、熱感、痛みが出現し、急速に広がります。発熱、悪寒、倦怠感などを伴うことも多くあります。足のすねの部分や甲によく発生しますが、肘など他の部位に起こることも多いです。医師の病歴聴取、患部や全身の診察が行なわれます。血液検査では、通常は白血球数やCRP(炎症反応)が上昇しています。患部に膿がない場合も多く、培養で細菌を検出することは困難です。また膿が溜まっている場合は太い針で膿をとり原因になる菌を検索したりします。通常の薬剤投与期間は5~14日くらいですが、炎症の程度、治療を開始した時期、原因菌、患者さんの免疫力などによって異なります。
軽症の蜂窩織炎は飲み薬で通院治療します。患部を安静にすること、氷などで冷やすこと、下肢に感染した場合は患部を高く保つことなども大切です。糖尿病など基礎疾患がある場合や治りが悪い場合は医療連携病院に紹介し切開排膿し、入院にて点滴治療を行います。大部分が連鎖球菌とブドウ球菌です。
腎機能障害
健康診断や人間ドックで腎機能の状態を見る数値(尿素窒素(BUN)、クレアチニン、eGFRなど)の悪化を指摘されても、初期段階では目立った自覚症状がなく放置されるケースが多いです。徐々に腎機能の値が上昇しむくみやすくなった、尿の状態や頻度が変わった、高血圧になったりします。
検査・治療について
まず、腎臓の働きを悪くした原因を探します。原因がある場合は、その治療によって改善する場合があったり、その後の腎臓の働きが落ちるスピードを緩めることができるからです。
以前の検査結果と比較し、いつから腎臓の働きが悪かったのか、悪くなるスピードはどうなのか、尿の異常はあったのか、当院では採血、尿検査、CT検査などでさらに原因を検索していきます。
原因として多いものは糖尿病、高血圧、IgA腎症を始めとする慢性糸球体腎炎などです。一部に家族歴のある腎臓病として、多発性嚢胞腎やファブリー病などもあります。腎臓は血管の集まった臓器です。そのため血管を守ることが腎臓を守ることになります。血管を守るためには、高血圧・糖尿病・高コレステロール血症の治療、禁煙・適正体重の達成(肥満の解消)など生活習慣の改善がまず大事です。
次に高尿酸血症、高中性脂肪血症などの治療も検討していくことになります。特に血圧の管理が重要になります。塩分制限、蛋白制限などの食事療法が基本となり、それに加えて対症療法(薬物療法)が行われます。
具体的には、腎臓の働きが30-50%以下になると、(腎性)貧血、カリウムやカルシウム・リン・酸アルカリなどの電解質異常が出現してきます。それぞれ適切に対応することで、腎臓の働きの維持や腎臓以外への臓器の悪影響を減らすことができます。また水分は心臓が悪くない場合、一日1Lは取っていただきます。腎性貧血やカリウムの補正など含め薬物療法を行います。
近年は腎臓病に対する新しい薬物が開発され、使用できるようになってきています。腎臓病治療の最大の目標は、透析や腎移植が必要となるような末期腎不全に至らないようにすること(生涯ご自分の腎臓で生活できるようにすること)、もしくは末期腎不全でも透析が必要になる迄の期間を長くすることにあります。当院では、医療連携や大学病院(腎臓専門医)との連携のもと、皆様が適切な検査や治療が受けられるような体制を整えています。
肝機能障害
健康診断で『肝機能障害』を指摘され、体調はさほど悪くないのにと驚かれたことはありませんか?肝機能障害とは、肝臓の機能が障害されている状態をいいます。肝臓を調べる血液検査(AST、ALT、γ-GTP)の異常値を示している場合です。
これらは、肝臓の細胞にある酵素蛋白で何らかの原因によって、細胞が壊されると血液中に出て異常値を示します。長期間肝細胞が壊されると、正常な肝細胞は減り、肝細胞再生の修復過程で線維化が進み肝臓は硬く変化し、肝硬変になります。さらには肝臓がんに進んでいくのです。
B型・C型肝炎ウイルスによる肝炎、アルコール多飲によるアルコール性肝障害や脂肪肝、肥満や糖質過剰摂取などによる脂肪肝、薬剤の服用によって起こる薬物性肝障害自己免疫の異常による自己免疫性肝障害などが考えられます。
検査・治療について
当院では食生活、家族歴など含めた丁寧な問診、血液検査、CT検査も含め精査致します。
骨粗鬆症
骨粗しょう症(骨粗鬆症)を発症すると骨折しやすくなるため、骨折が寝たきりにつながりやすい高齢者は注意が必要です。特に女性は閉経を迎えると骨密度が低くなって骨粗しょう症を発症しやすいため、最近では健診などで骨密度測定がかなり一般的に行われるようになってきています。
腰痛、背部痛などがよくみられる症状であり、ちょっとつまずいただけなのに骨折するようなことがあれば骨粗しょう症の可能性が高いといえます。女性は閉経により骨量を維持する女性ホルモンのエストロゲンが減少して骨量も急激に減少する傾向があります。
男性の場合も、男性ホルモンから作られるエストロゲンが低下すると骨量が減少するため、加齢による骨粗しょう症が起こります。骨量が低下すると骨折を起こしやすくなり、腰痛や背中が丸くなる症状を起こす脊椎骨の変形も骨粗しょう症による骨折に含まれます。
検査・治療について
骨密度測定により骨粗しょう症の診断は可能ですが、他の病気による場合の可能性もありますのでこれ以外の検査も行って慎重に見極める必要があります。
当院では骨塩量測定(レントゲンを用いたDIP法)、CT画像による圧迫骨折の確認、血液検査(定期的な治療効果測定のためのTRACP-5bやカルシウム)を行います。治療は骨折の予防がもっとも重要であり、十分なカルシウムとビタミンDの摂取、生活習慣の改善、薬物療法などを組み合わせて治療します。毎日15分程度の日光浴、適度な運動により筋力を維持して身体のバランスを保つこと、アルコールを控え、禁煙することも重要であり、魚などでカルシウムをしっかりとるなどトータルな生活習慣の改善も必要です。
甲状腺機能亢進症(バセドウ病)
甲状腺機能亢進症とは甲状腺は、喉ぼとけの下にあり、左右に羽を広げた蝶々のような形をした臓器です。新陳代謝を活発にする甲状腺ホルモンを分泌し、神経や活動の調整をする働きもあります。甲状腺ホルモンが過剰に分泌されることで全身の新陳代謝が早くなり、動悸や震えをはじめとするさまざまな症状が現れます。代謝亢進に伴う発熱や咽頭圧迫感で来院されるケースもございます。
バセドウ病の原因は自己免疫疾患が原因となって起こっていると考えられています。甲状腺ホルモンの分泌を促す物質に似たTSHレセプター抗体が甲状腺に刺激を与え続けることで、甲状腺ホルモンが必要以上に作られ、分泌している状態になります。
主な症状
動悸がある、手が震える、汗の量が多い、暑がりになった、だるい、下痢になりやすい、体重が減る、眠れない、落ち着きがなくなった、首が腫れてきた、目が出てきた、眼球が飛び出て見える、生理がなくなったなどです。放置していると重症化し、心臓への負担が大きくなり危険です。
検査・治療について
当院では甲状腺ホルモン血液検査や心電図含め初期診断をいたします。バセドウ病の治療としては甲状腺ホルモンを抑える薬を使う薬物療法、放射性ヨードを使用するアイソトープ治療、甲状腺の一部残して切除する手術があります。医療連携病院や大学病院での治療導入の後、当院で継続治療致します。
甲状腺機能低下症(橋本病)
甲状腺機能低下症は血液に含まれる甲状腺ホルモンの量が少ない状態で、代表的な病気に橋本病があります。病気により適切な治療が異なりますので、専門医で診断を受けることが重要です。
橋本病は慢性甲状腺炎と呼ばれることもあり、甲状腺に慢性的な炎症が起きます。自己免疫疾患が原因となって起こっていると考えられており、甲状腺を障害する物質によって甲状腺の細胞が障害されることにより甲状腺ホルモンが作られなくなって甲状腺機能低下状態となります。
主な症状
首が腫れてきた、のどの違和感、寒がりになった、冷えやすい、肌の乾燥、カサつき、皮膚のかゆみ、昼間でも眠気に襲われる、いつも眠い、やる気が出ない、無気力になる、だるさ、倦怠感、食欲がないのに太る、体重増加、身体がむくむ、便秘になりやすいなどです。また気管支喘息や膠原病に合併する場合も多いのです。
検査・治療について
当院では甲状腺ホルモン血液検査や心電図含め初期診断をいたします。甲状腺機能の低下がある場合には、基本的に足りない甲状腺ホルモンを補充する薬物療法を行います。甲状腺機能が正常で甲状腺の腫れが大きいケースでも甲状腺ホルモン薬を処方することがあります。当院で継続治療可能です。
膠原病
何かしらの原因によって自己免疫異常が全身に起こりさまざまな臓器に障害が出現する病気です。採血では、抗核抗体などさまざまな抗体という物質(または蛋白)が産生される異常が確認されます。
全身性エリテマトーデス、全身性硬化症(強皮症)、多発性筋炎・皮膚筋炎、混合性結合組織病、シェーグレン症候群、血管炎(結節性多発動脈炎、顕微鏡的多発血管炎、多発血管炎性肉芽腫症(旧名:Wegener肉芽腫症)、好酸球性多発血管炎性肉芽腫症(旧名:Churg-Strauss症候群)などがあります。
主な症状
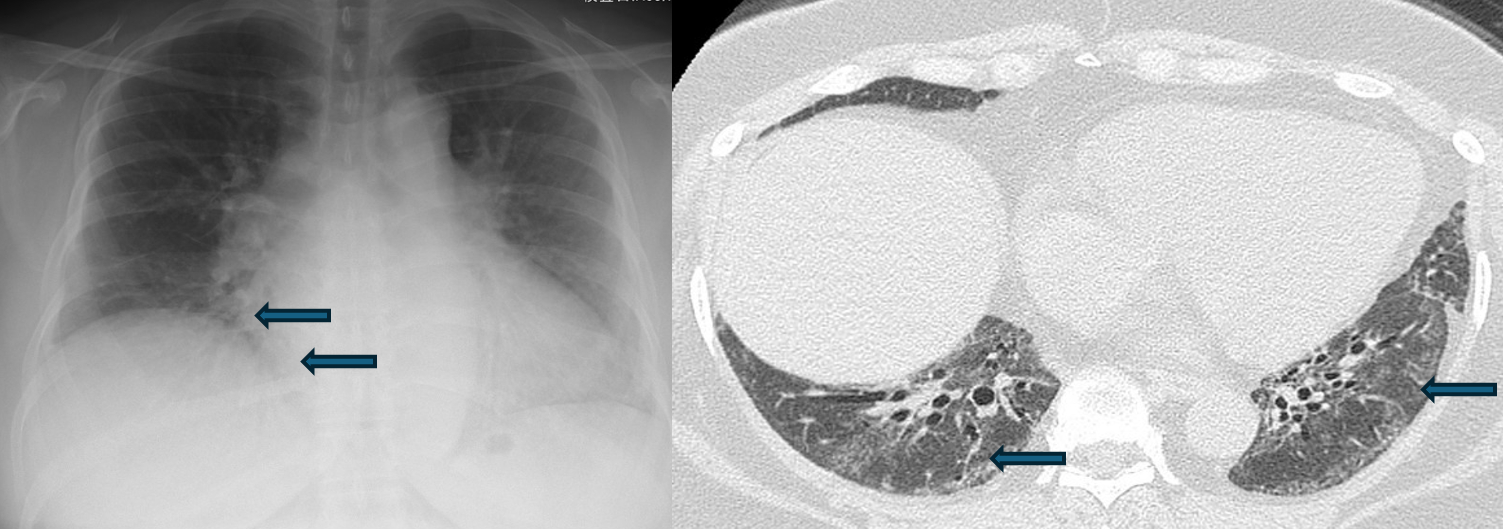
症状としては発熱、関節の腫れや痛み、食欲低下・体重減少、筋力の低下・筋肉痛、貧血、リンパ腺の腫れ、レイノー現象、発疹、息切れ、咳などの呼吸器症状、むくみなどがみられます(下記症例では咳嗽、息切れで来院され、全身所見と画像検査で肺の線維化、血液検査で強皮症と診断し、医療連携病院に紹介しました)。またほかの病気との鑑別が必要です。当院で間質性肺炎と診断された場合は必ず膠原病の有無(自己抗体含めた血液検査や丁寧な全身の診察で)を確認致します。
検査・治療について
当院では丁寧な問診、胸部レントゲン、CT検査のほか血液検査、尿検査などを行い初期診断を行い、いち早く連携病院や大学病院に紹介致します。また治療導入の後は医療連携をもとに継続治療は本院で可能です。
月経前症候群
月経前症候群(Premenstral Syndrome: 通称PMS)は、主に生理開始2週間前くらいにおこりやすい心身不調や症状のことで、生理周期によって症状が変化する月経困難症や更年期障害とは異なります。生理になり和らぎます。
発症要因として、過度のストレスに対する反応性や黄体ホルモン(プロゲステロン)の生理的変動、神経伝達物質であるセロトニン・GABA・ドーパミンの問題、体内外の環境調節不全がいわれています。
自分のリズムを知って気分転換やリラックスする時間を作ったり、自分が快適だと思えるようなセルフケアを探してみることをお勧めします。また、カルシウムやマグネシウムなど補給し、カフェイン、アルコール、喫煙は控えたほうが望ましいです。また排卵抑制療法(排卵を抑える治療法)低用量経口避妊薬(OC、低用量ピル)や低用量エストロゲン・プロゲスチン配合薬(LEP)も有効です。
検査・治療について
当院ではまず、痛みに対しては鎮痛剤、むくみなどの水分貯留症状に対しては利尿剤、精神神経症状や自律神経症状に対しては精神安定剤や選択的セロトニン再取り込み阻害薬物療法や漢方から開始していきます。また自費診療になりますがプラセンタが、効果的な患者様も経験しております。
膀胱炎
膀胱に炎症がおき、排尿痛や残尿感が起こる病気で、圧倒的に女性に多く一度発症すると再発しやすいのも特徴です。症状が悪化してくると、痛みや残尿感が強くなり、尿が濁るだけでなく、血が混じった血尿が出ることも。さらに膀胱炎が悪化してしまうと、発熱を伴う腎盂腎炎や腎臓への感染が起こる場合もあります。
検査・治療について
当院ではまず尿検査を行います。少しでも症状がある場合は抗生剤治療が必要です。また慢性的に繰り返す場合は、連携病院の泌尿器科を紹介致します。
更年期障害
更年期障害の主な原因は女性ホルモン(エストロゲン)が大きくゆらぎながら低下していくことですが、その上に加齢などの身体的因子、成育歴や性格などの心理的因子、職場や家庭における人間関係などの社会的因子が複合的に関与することで発症すると考えられています。
血管の拡張と放熱に関係する症状(ほてり、のぼせ、ホットフラッシュ、発汗など)、めまい、動悸、胸が締め付けられるような感じ、頭痛、肩こり、腰や背中の痛み、関節の痛み、冷え、しびれ、疲れやすさなど、気分の落ち込み、意欲の低下、イライラ、情緒不安定、不眠などです。
検査・治療について
まずエストロゲン量、LH、FSHなどの婦人科系ホルモン検査を行います。生活習慣の改善やストレスなどを少なくすることが大切です。それで難しい場合は、ホルモン補充療法、少量のエストロゲンを補う治療法(ホルモン補充療法:HRT)が行われますが、副作用なども考慮して、精神安定剤や選択的セロトニン再取り込み阻害薬物療法や漢方から開始していきます。また自費診療になりますがプラセンタも効果的な患者様も経験しております。
貧血
貧血は検診で偶然見つかることが多いです。またふらつき、立ちくらみ、動悸、周りから顔が白いと言われ、発見される場合もあります。立ちくらみについては脳貧血(起立性調節障害)との鑑別診断は重要です。
検査・治療について
当院ではまず問診、診察の後、血液検査を行います。鉄欠乏性貧血は、偏食や妊娠中など、鉄分の不足によって起こる鉄欠乏性貧血は、鉄剤の処方を行います。場合によっては鉄剤の注射を行います。また胃切除後のビタミンB12欠乏による悪性貧血は長期的にビタミンB12の皮下注射を行います。
既往症がある方の場合、消化器や子宮に疾患があったり、慢性的な病気や生活習慣病などで療法食が必要な方には、それぞれの症状に合わせた食事指導や連携病院での内視鏡検査や婦人科での検査のため紹介致します。
また便潜血検査を行い、大腸がんも考慮します。また慢性的に貧血の場合はがんや膠原病など慢性的な消耗性疾患が隠れていることがございますので当院では血液検査やCT検査も踏まえ精査致します。
腫瘍内科
長年、肺がん医療だけでなく、大学でのがん診療科兼任腫瘍内科で学んだ横断的な腫瘍内科の医療経験に基づき、がん腫問わずご相談に乗らさせて頂きます。そして、患者様に寄り添う医療を提供いたします。医療連携病院や大学病院と連携し、抗がん剤、分子標的薬、免疫チェックポイント阻害薬投与中のトラブルの初期対応や丸山ワクチン接種、緩和ケアそしてがんの初期診断、臓器別に強いがん病院や大学病院への紹介・情報提供します。
腫瘍内科では体の中に発生した腫瘍、がんや肉腫を対象にした治療を行なっています。腫瘍の種類は非常に多く、肺・肝臓・消化器系の臓器だけでなく、血液の癌である白血病なども治療の対象になります。腫瘍をお持ちの方は日常生活を守りながら継続して治療を受けることが非常に重要です。大学病院と連携をとり患者様の生活を守りながら、最善の治療を受け、しっかりと治療を受けることができるように最善のサポートをさせていただきます。
緩和ケア
基本的緩和ケアとは、がん治療を行う医師や看護師などがん医療に携わるすべての医療従事者によって提供されるケアのことです。緩和ケアは終末期に行われるケアと考えている方が多いかもしれませんが、それは誤った考えでありまして、WHOは、緩和ケアとは、生命を脅かす病に関連する問題に直面している患者とその家族のQOLを、痛みやその他の身体的・心理社会的・スピリチュアルな問題を早期に見出し的確に評価を行い対応することで、苦痛を予防し和らげることを通して向上させるアプローチであると述べております。痛みや苦しさに対しては、オピオイド製剤含む薬剤を用いながら患者様に適したケアを行います。
外来での緩和ケアは、入院前の患者だけでなく、入院中に一般病棟または緩和ケア病棟でケアを受けていた患者が、退院後に引き続き外来でケアを受けることもできます。また、医療連携病院でのがん治療中の患者様も当クリニックと連携を取りながら、当クリ二ックで緩和ケアを受けることが可能です。がん緩和ケア研修会を修了している副院長が対応させて頂きます。がんの治療も一通り終了し、痛みやだるさなどの不調が残ったり、精神的な不安を感じている方、そして患者様の体調や今後の病状などに不安を覚える御家族も多く、当クリニックは患者様だけでなく御家族にも寄り添うことをモットーとしております。そしてがんとうまくお付き合いできるようお手伝いさせて頂きます。
循環器疾患
全身に血液を循環させる臓器である心臓ポンプやホースである血管などが正常に作動しなくなる疾患のことです。その中でも虚血性心疾患は、心臓の筋肉に酸素と栄養を送りこむ冠動脈の閉塞や狭窄などにより、心筋への血流が十分に流れない状態になると、心臓の筋肉に必要な酸素や栄養がいきわたりにくくなり心臓に障害が起こる疾患です。
一過性のものを「狭心症」、血液の供給が完全に無くなることにより、その部分の壁の動きが悪くなってしまう(心筋の一部が壊死する)ようなものを「心筋梗塞」と呼びます。胸が締め付けられる、胸が痛い、左肩が痛いなどは呼吸器疾患や逆流性食道炎でも生じますので当院では、しっかり鑑別診断のため、血液検査(CPK-MB、Pro-BNP、トロポニン検査、Dダイマーなど中心に)、心電図、胸部レントゲン、胸部CT検査、心房細動や虚血性疾患など含め入浴など自由にできる簡便型24時間心電図などを行い、もし心疾患を強く疑う場合は救急で連携病院や大学病院に紹介します。
腹痛(下痢、嘔吐、腹痛)
腹痛の中には、すぐに対処しなければ死に至る疾患が数多くある一方、ストレスなどの生理的要因で起こる場合もあります。随伴症状を伴っているかどうかも重要です。例えば嘔吐や水様下痢を伴った腹痛であれば、感染性腸炎(ウイルス性、細菌性)と診断されます。またストレスから過敏性腸症候群も最近増えております。みぞおちから右下腹部に移動する腹痛で、右下腹部に圧痛点を認めれば虫垂炎が強く疑われます。発熱、黄疸、腹痛を認めれば、急性胆管炎が疑われます。
消化管穿孔や腹膜炎(虫垂炎)の場合は、腹部全体が硬くなり、反跳痛を認めます。腸閉塞であれば、排便や排ガスがなく、腹部が膨満してきます。手術歴がない場合は大腸がんの場合もございます。下記のように急性腹症と呼ばれる緊急性が高い症例や腹腔内腫瘍(悪性腫瘍が隠れていることがあるので注意が必要です)は手遅れにならないよう診断し、至急医療連携病院に御紹介致します。
検査・治療について
当院では、丁寧な問診と身体診察を行い、場合によっては血液検査、便潜血検査、腹部レントゲン、CT画像検査を行います。そして必要があれば上部下部内視鏡検査も踏まえ、医療連携病院や大学病院に紹介致します。緊急内視鏡検査や緊急手術を要する場合もございます。基本的には原因に応じた治療が選択されますが、対症療法として鎮痛剤、鎮痙剤を処方する場合があります。
最近、腹痛、下痢を繰り返す検査をしても腸には異常がないのに、ストレスがかかった状態になると、腹痛、下痢(男性が多く)、便秘(女性が多く)などの便通異常を慢性的に繰り返す症状を過敏性腸症候群(IBS)といいます。IBSは、便の形状によって下痢型、便秘型、混合型などに分類されますが、このほかにガス型というのがあります。おならに対する不安が強い、電車内などが苦痛になる、通学通勤途中でお腹が痛くなる、不安のせいで生活に支障が出る人もいらっしゃいます。丁寧な診察、画像検査含め薬物療法、生活リズムや食生活の改善、ストレス対処法含め御相談に乗らせて頂きます。
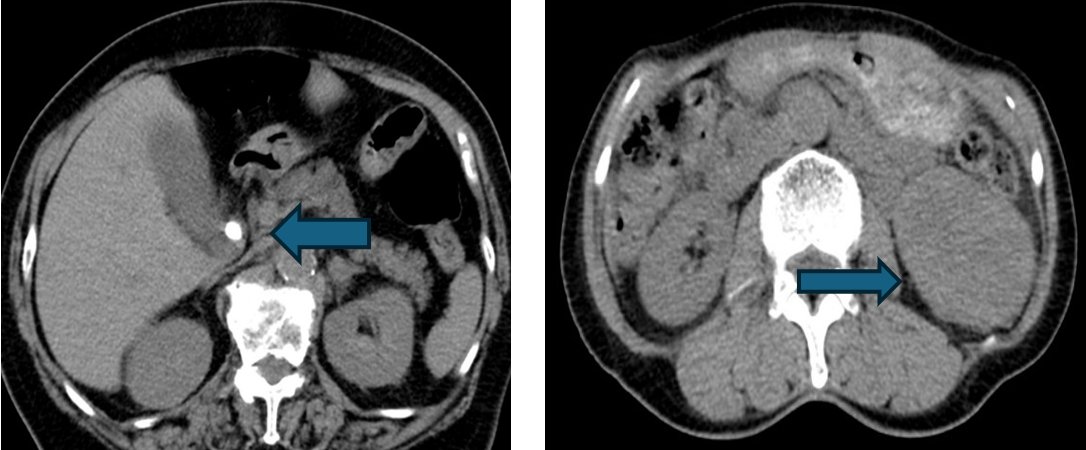
胆石の総胆管嵌頓、腎細胞がん
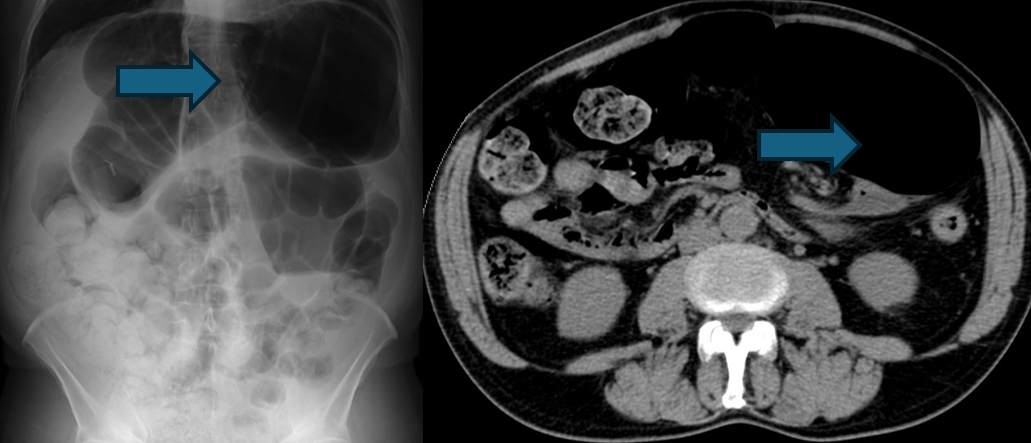
S状結腸腸捻転
肥満症
「体重が増えた」、「お腹の脂肪や体型が気になる」など、太っていることを気にする方は多いと思います。近年、単に太っているだけの「肥満」と違い、肥満によるさまざまな病気を抱える「肥満症」が問題となっています。身長に比較して体重が重い状態です。体格指数(BMI=体重[㎏]/身長[m]2)が18.5以上25未満であれば普通体重、18.5未満なら低体重(やせ過ぎ)で、25以上の場合が肥満に分類されます。さらにBMIが35以上になると高度肥満に区分されます。肥満(BMIが25以上)で、肥満による11種の健康障害(合併症)が1つ以上あるか、健康障害を起こしやすい内臓脂肪蓄積がある場合に診断され、減量による医学的治療の対象になります。BMIが35以上の場合、高度肥満症となります。さらにメタボリックシンドロームとは、過剰な内臓脂肪蓄積です。BMIが25未満でも、腹囲が男性で85cm以上、女性で90cm以上の場合で、血圧、血糖、血清脂質のうち2つ以上が基準値から外れると診断されます。心筋梗塞や脳梗塞など命にかかわる動脈硬化性疾患を引き起こすリスクが高く、早期の内臓脂肪を減らす対策が必要です。また私が専門とする呼吸器疾患でも、睡眠時無呼吸症候群や気管支喘息などの増悪に関与しています。交通や車社会の発展、食品加工保存技術・運搬輸送能、ネット社会の発達、コンビニエンスストアや手軽な飲食の増加などの社会環境の変化、また個人のおかれた社会的な環境やストレスなどが、肥満やそれに伴う健康障害を増加させることが指摘されています。肥満の発症には生まれもった遺伝子も関係していることがわかってきました。肥満症の治療の基本は、減量です。ただし、目的はBMIを25以下にすることではなく、内臓脂肪を減らして肥満に合併する疾患を予防・改善することです。
減量治療① 生活スタイルの改善
減量治療の基本は、食事、運動、行動療法などの生活スタイル改善療法です。薬物治療や外科手術を行う際にも生活スタイル改善療法は必須です。一人ひとりの背景や環境に合った食事療法と運動療法を行います。また、食事・運動療法は続けることが何よりも大切で、かつ難しいことです。動機付けやいかに生活の中に無理なく自然に取り入れるかを工夫することで、食事療法と運動療法の効果が高まります。当院では食事の冊子による御相談やフォーミラ食 一食700円程度(一食置き換え法)を提示しております。私も試食致しましたが美味しいです。論文化されているエビデンスのある食事治療です。
減量治療② 薬物療法
肥満症の薬物療法は、肥満症と診断された方が食事療法や運動療法などを行ってもそれだけでは効果が不十分な人に対して、行われます。現在、日本で肥満症治療薬として保険診療で使えるのは食欲抑制薬であるマジンドールですが、対象はBMI35以上の高度肥満症に限定されています。大学病院で半年間の栄養指導を経てウゴービ(持続性GLP1作動薬)(患者様と相談の上御紹介致します。)そのほか、脂肪の吸収を抑制する作用のある薬やエネルギー消費を高めて脂肪の減少を図る代謝促進薬、消化管運動や空腹感を抑える働きを持つ薬などの研究・開発が進んでおり期待されています。当院では糖尿病合併の場合、GLP1/GLP2受容体作動薬中心にお勧めしております。
減量治療③ 外科療法
高度肥満症(BMI35以上)では、胃の一部を切除する外科手術によって長期的に減量を維持でき、肥満に関連する各種健康障害に改善効果が高いことが証明されています。ただし、対象となるのは、18~65歳で、他の病気が原因ではない肥満であり、6ヵ月以上の内科治療で改善が見られないBMI35以上(糖尿病等の代謝障害を合併する例ではBMI32以上)の高度肥満症の場合のみです。
心身症
心身症は身体の病気であり、その発症や経過に心理・社会的因子(ストレス)が大きく影響しているものです。一方で神経症というと、この不安神経症のことを指します。現在の診断基準では、不安神経症は「不安障害全般」のことを意味します。急性不安としてはパニック障害や社交不安障害、慢性不安としては全般性不安障害などの病気に細分化されています。不安障害は、ストレスなどが原因となって生じる精神症状を中心とした病気です。心療内科や神経科に御紹介することが多いです。
ストレスは脳に作用して自律神経や免疫に影響を与えます。高血圧症は、不安、緊張、不眠で血圧が上がります。気管支喘息もアレルギーを引き起こす誘因として、感染、喫煙、温度変化などと並んで、心理的ストレスも誘発因子であることが知られています。また喘息発作でなくても息苦しく感じることがあり、発作を予感してしまい過呼吸になってしまっていることもございます。胃潰瘍も、心理的ストレスも自律神経系の調節を障害し、胃粘膜の血流低下をもたらし、胃粘膜守る力を低下させることがわかっております。過敏性腸症候群も、便通状態から、「便秘型」、「下痢型」、「交替型」に分類されています。いずれも、下腹部の痛みや腹部膨満感など不快感を生じますが、通常排便により軽快します。なかには、一度の排便では収まらず、頻回に続くこともあります。特に、緊張場面やトイレにすぐ行けない状況(電車内など)では悪化しやすく、そのため、登校や出勤が出来なくなることもあります。 機能性頭痛も、何らかの理由で脳の血管が急激に拡張して起こる「片頭痛」や、首や肩の筋肉が緊張して血流が悪くなり、筋肉内の老廃物がたまり、神経が刺激される「緊張性頭痛」とも、心理的ストレスが関与しています。
アトピー性皮膚炎は、「かゆみ」「湿疹」「繰り返し」が症状の特徴です。原因としては、アトピー素因や皮膚のバリア機能の低下という「体質要因」と、アレルギーを起こす物質(アレルゲン)や皮膚への外部刺激などの「環境要因」があります。外部刺激には、乾燥、ひっかき傷、化粧品、ストレスなどがあります。めまい、良性発作性頭位眩暈症やメニエル病も原因はよくわかっていませんが、気圧変化、睡眠不足やストレスなどが影響すると考えられています。
狭心症、糖尿病、過敏性膀胱、慢性関節リウマチ、線維筋痛症、慢性疲労症候群、顎関節症なども少なからずストレスが関与しており、心身症的アプローチが必要です。治療法は、各疾患の身体治療が優先されますが、生活習慣の見直しや環境要因、心理的要因についても検討が必要です。当院では初診時には、まず患者様のお話に傾聴し、患者様に次回の再診までに、自己を見つめるアンケートの宿題をお願いしております。
心身症の治療方法は、身体治療と合わせて、まずストレスに気づき、生活・環境の改善を図る、認知療法などストレスの対処、リラクゼーションやバイオフィードバック法、抗不安薬や漢方を交えたなどの薬物療法などです。また時に、心療内科や神経科の御紹介もすることがございます。皆で力を合わせて取り組んでいくことが大切です。バイオフィードバックとは、心拍数や血圧、心電図変化などの身体反応を測定し、数値やグラフなど知覚できる情報として返す(フィードバックする)ことによって、自身の身体の変化を捉え、コントロールしていく方法を指します。漸進的筋弛緩法とは各部位の筋肉に60~70%くらいの力で力を入れて緊張させた後(10秒程度)、力を抜いて弛緩する(15から20秒程度)といった基本動作を、顔・首・肩など各部位に順次行います。本院では内科的治療・身体的治療を行いながら上記の治療も少しずつ取り入れていきます。
睡眠障害・不眠症など
なかなか寝付けない 夜中に何度も目が醒める 朝早く目が醒めて、その後寝付けない 眠った気がしないそして昼間は集中力がない、やる気がおきない、だるいなどの症状を訴える方も多いでしょう。一つは睡眠障害が原因となっていることが多いです。うつ病(気分が涼んだり憂うつ、物事に興味がわかない、心から楽しめないなど)による不眠、過眠、以前取り上げた睡眠時無呼吸症候群、レストレッグ症候群、中枢性過眠症(ナルコレプシーや過眠症)、概日リズム睡眠覚醒障害、そして不眠症です。レストレッグ症候群は、中枢神経系のドパミン神経系機能異常や脳内の貯蔵鉄欠乏が誘因のようですが下肢のピクツキ、ムズムズさらに夕方夜にかけて悪化します。睡眠時無呼吸症候群は以前のお知らせ欄やその疾患紹介を御参照ください。不眠症、これはかなりの方が苦しんでいらっしゃいます。認知行動療法:ポイントは睡眠スケジュール法(実際に眠っている時間÷布団にいる時間x100)が85%超えるようにして超えるようなら眠くなくても15分早めに床にはいるなど。また刺激睡眠法は寝る以外は床を使わない、睡眠前の過度の飲酒やたばこ、食事、飲水を控えるなどです。薬剤としてはベンゾジアゼピン受容体阻害薬 メラトニン受容体作動薬 オレキシン受容体拮抗薬など処方し合わせて抗不安薬なども追加することもございます。また医療連携先の心療内科および神経科に御紹介することもございます。また高齢の方は不眠に悩まされることもございますが、認知症が隠れている場合もございます。

不明な点はこちら: 048-948-1133電話予約時間は8:45~12:00 / 14:45~18:00です
専用駐車場4台・駐輪場あり
- 診療内容
- 内科、呼吸器内科、耳鼻咽喉科
- 医 師
- 野呂久公 野呂林太郎
- 住 所
- 〒341-0044 埼玉県三郷市戸ヶ崎2丁目38-2
- 最寄駅
-
- 八潮駅もしくは松戸駅よりバス(松05)9分~13分 【神社前バス停】もしくは【戸ヶ崎二丁目入口バス停】下車1分
- 金町駅よりバス(金61)20分
【戸ヶ崎バス停】下車10分 - 三郷中央駅もしくは金町駅よりバス(金02)13分~15分
【戸ヶ崎三丁目商店街バス停】下車7分
| 受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日/祝 | ||
|---|---|---|---|---|---|---|---|---|---|
| 午前 | 内科 呼吸器内科 |
9:00~11:30 ※初診 ~11:00迄 ※発熱外来・完全予約制・診療は11:30~ |
● | ● | ● | − | ● | ● | − |
| 耳鼻咽喉科 | 9:00~10:30 | − | − | − | − | ● | ● | − | |
| 午後 | 内科 呼吸器内科 |
15:00~17:30 ※初診 ~17:00迄 ※発熱外来・完全予約制・診療は17:30~ |
● | ● | ● | − | ● | − | − |
| 耳鼻咽喉科 | 15:00~16:30 | − | ● | − | − | − | − | − | |
- 休診日:木曜日・土曜日午後・日曜日・祝日
- 健診、がん検診、ワクチン接種は予約制です。
- 新患の方は予約なしに随時拝見いたしますが、問診・検査の都合上、午前は11:00まで午後は17:00までに来院ください。
- 再診の方はなるべく待ち時間の都合上電話予約ください。 診察時間の都合上、発熱外来以外の患者様は午前は11:30まで、午後は17:30までにクリニックにお越しください。
- 耳鼻咽喉科(野呂久公院長)外来は当面火曜日(15:00~16:30)、金曜日(9:00~10:30)、土曜日(9:00~10:30)とさせて頂きます。また体調により急な休診がございます。ご迷惑をお掛け致しますがご理解の程お願いいたします。
- 午前の発熱外来は、三郷市内学校健診、介護認定審査会、集団肺がん検診読影などにより、不定期に休診になることがございます。ご迷惑をお掛け致しますがご理解の程宜しくお願いいたします。
- 当日37.5度以上の発熱の方は予めお電話お願いいたします。発熱外来(11:30~、17:30~)で拝見させて頂きます。すぐ予約が埋まってしまいます故早めの時間にお電話でご連絡くださいませ。