- 048-948-1133 専用駐車場4台・駐輪場あり
- 〒341-0044 埼玉県三郷市戸ヶ崎2丁目38-2
呼吸器内科
呼吸器内科で診療する
主な疾患
- かぜ症候群
- 新型コロナウイルス感染症
- コロナ後遺症
- 間質性肺炎・肺繊維症
- 気胸
- 肺炎・気管支拡張症
- 肺結核
- 非結核性抗酸菌症
- サルコイドーシス
- 過換気症候群
- 胸膜炎
- じん肺
- 咳喘息・気管支喘息
- 肺気腫・慢性閉塞性肺疾患(COPD)
- お子さんの咳
かぜ症候群

ウイルスや細菌といった病原体によって引き起こされる鼻や喉の炎症による症状で、鼻症状(鼻水、鼻づまり)や喉の痛みで、発熱、頭痛、全身の倦怠感(けんたいかん)に加え、炎症が気管、気管支、肺にまで広がることで咳や痰などが見られるようになります。また鼻水が鼻の後ろから喉に落ちると痰と感じる場合もございます。一般細菌、肺炎マイコプラズマ、クラミジアもかぜ症候群の原因となります。最近ではアデノウイルス、ヒトメタニューモウイルス、RSウイルス、新型コロナウイルス、インフルエンザウイルス、溶連菌が流行しているようです。
当院ではコロナ抗原検査及びPCR検査、マイコプラズマ抗原検査、インフルエンザ抗原検査、溶連菌検査などを考慮します。予後は良好で、多くは安静や栄養補給を心がけることで自然に治癒し、安静や水分・栄養補給を心がけることで自然に治癒します。特にウイルスによる場合は、対症療法として解熱鎮痛剤や鼻症状を改善する薬などが使われることがありますが、抗菌薬はウイルスには効果がないため使用されませんが、3日以上の高熱、膿の混じった痰や鼻水、扁桃(へんとう)が腫れて白苔などが見られる場合は細菌感染が疑われるため、抗菌薬(内服薬や点滴)治療が行われることがあり、耳鼻咽喉科での局所治療やネブライザーも効果的です。
長期的に喉の不快感や痛みがあり、倦怠感が続く場合は1%塩化亜鉛溶液もしくはルゴール、食塩水などを染み込ませた綿棒を用いて、鼻と喉から直接上咽頭に薬液を擦りつける通称EAT(Epipharyngeal Abrasive Therapy、上咽頭擦過治療)治療が有効な場合がございます。上咽頭は扁桃と同様にリンパ球の豊富な部位であるため免疫疾患の原因となり得ますが、上咽頭は迷走神経の支配を受け、上咽頭の周りには神経線維が豊富に存在しています。そのため、この部位の慢性炎症は自律神経障害をはじめとする神経系の異常に繋がります。長期に炎症が続くと、めまい、頭痛、睡眠障害、過敏性腸症候群、思考力および集中力低下、全身のしびれ、起立性低血圧、月経異常など身体症状を及ぼします。最近では、IgA腎症、膠原病など自己免疫疾患の関連も指摘されております。EATの効果発現機序は 塩化亜鉛の抗炎症作用による上咽頭の炎症の鎮静化及び上咽頭に存在する迷走神経を刺激することによる自律神経系への刺激、擦過による瀉血による上咽頭うっ血状態の改善を介した脳脊髄液・リンパ路・静脈循環の改善と言われております。また同様に鼻うがいを推奨し、毎日上咽頭を刺激する方法も効果的かも知れません。
新型コロナウイルス感染症およびその後遺症
新型コロナウイルスの主な症状としては、咳や発熱などの呼吸器症状が報告されています。通常の風邪による咳や発熱と違う点は、重症肺炎を引き起こしやすいという点です。大学在職中に、特にデルタ型では急速に悪化し重症化した肺炎を多数経験しておりまして、基礎疾患がある方や、酸素飽和度が低めの方は早期に集中管理ができる病院への打診が必要です。発熱、咳、呼吸困難、下痢、関節痛、筋肉痛、味覚・嗅覚障害があります。ウイルスに対する免疫反応の過剰になるサイトカインストームを起こすと重症化しますし、血栓、凝固異常を起こすことも報告されています。また最近のオミクロン株は重症化は少ないですが、潜伏期間は短く、デルタ株の時(大体5日前後)と比較して数日早い3日程度で、上気道症状が強く、後遺症として咽頭不快異物感や倦怠感が残る場合が多いようです。
検査・治療について
当院では当日37.5度以上ある場合は前もってご連絡いただき、発熱外来時間に来ていただくようにお願いいたします。コロナ抗原検査、PCR検査いたします。治療は下記のとおりです。新型コロナウイルス感染症診療の手引きから抜粋です。大学では沢山の軽症から重症コロナ疾患を経験してきました。その経験をもとに本院ではしっかりとした問診や、お薬手帳から基礎疾患の有無なども把握いたします。重症化リスクを把握のうえ治療を勧めます。下記のように酸素状態が悪い場合は肺炎の併発の可能性があるため、医療連携病院にご紹介します(医療連携病院紹介後、抗ウイルス薬、副腎皮質ホルモン投与にて軽快し当クリニックに逆紹介にてfollow)。
感染症診療の手引き抜粋

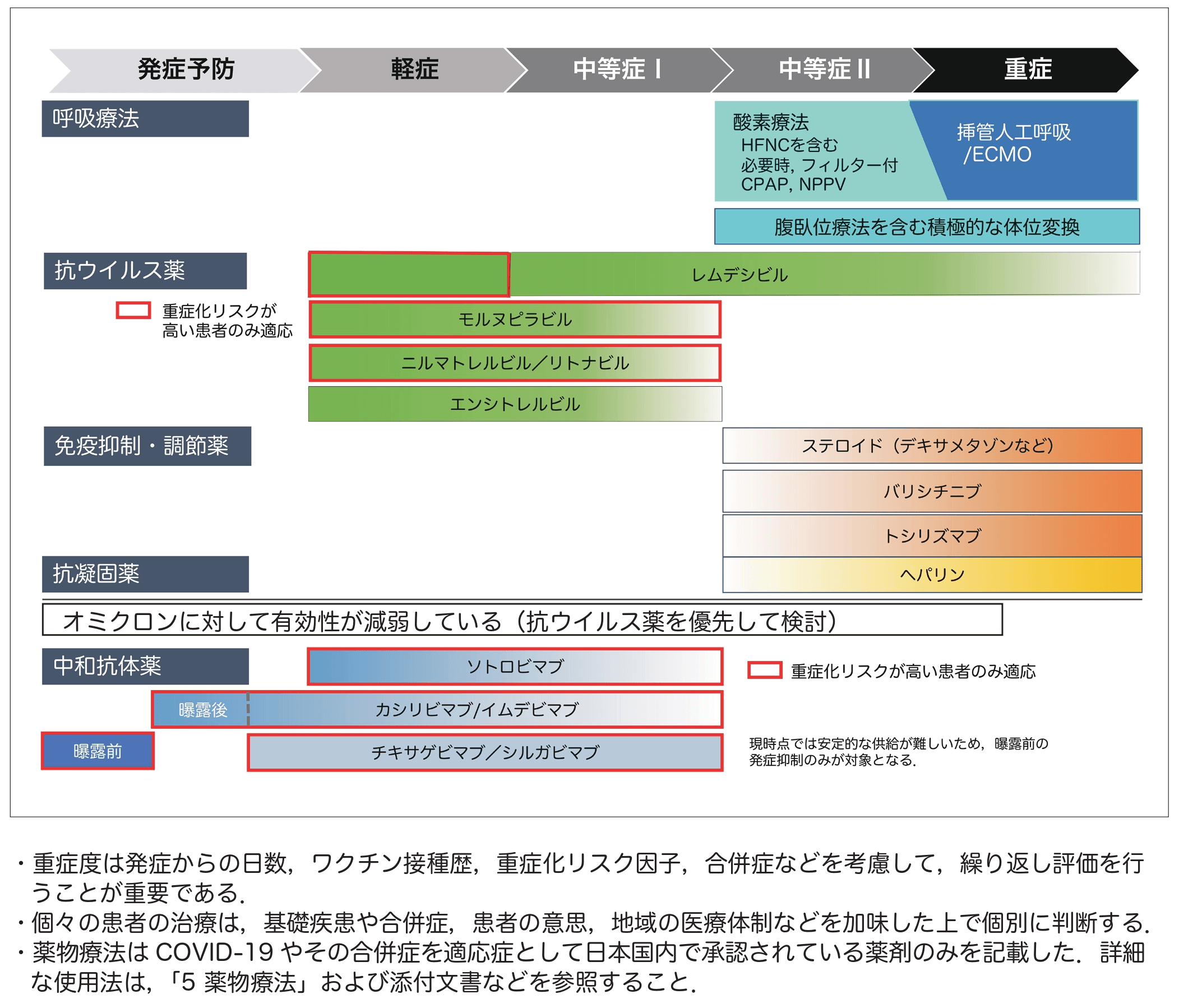
引用元 COVID-19 - 診療の手引き - 厚生労働省
https://www.mhlw.go.jp/content/001248424.pdf
また抗ウイルス薬も有効です。ゾコーバ(薬価5万2000円 1割負担 約5200円 2割負担 約1万300円 3割負担 約1万5500円)、ラゲブリオ (薬価9万4000円 1割負担 約9400円 2割負担 約1万8800円 3割負担 約2万8200円) パキロビット(薬価9万4000円 1割負担 約9400円 2割負担 約1万8800円 3割負担 約2万8200円)です。価格は張りますが、後遺症を減らす、重症化を減らす、特に基礎疾患のある方や高齢の方にはお勧めしております。新型コロナに感染した人のうちほとんどの人は回復後、通常の健康状態に戻る一方で、回復した後も数週〜数ヶ月間様々な症状が続く方がいます。これらは海外では「LONG COVID」「Post COVID」などと呼ばれていますが、日本国内では「後遺症」と呼ばれることが多いため、ここでも新型コロナ後遺症という表現を使います。後遺症の箇所参照です。
検査・治療について
エビデンスのある有効な治療法は乏しいですが、当院では呼吸器症状を中心に、丁寧な問診、診察、肺機能検査、胸部レントゲン、喉頭鏡を使った口腔内の検査、CT画像検査まで行い対処致します。基本は対症療法ですが、基礎疾患がある方や重症度に応じて上記の治療を行います。
コロナ後遺症
WHOは、「post COVID-19 condition」について以下のように定義しております。
新型コロナウイルス感染症(COVID-19)後の症状は、新型コロナウイルス(SARSCoV-2)に罹患した人にみられ、少なくとも2カ月以上持続し、また、他の疾患による症状として説明がつかないものである。通常はCOVID-19の発症から3カ月経った時点にもみられるとしております。「罹患後症状」の病態機序は不明な点が多い、諸説あるが、ウイルスに感染した組織(特に肺)への直接的な障害、ウイルス感染後の免疫調節不全による炎症の進行、ウイルスによる血液凝固能亢進と血栓症による血管損傷・虚血、ウイルス感染によるレニン・アンジオテンシン系の調節不全、重症者の集中治療後症候群(post intensive care syndrome:PICS)などがあげられております。
SARS-CoV-2は体内に侵入すると、体内のACE受容体に結合し、増殖していきます。この受容体は口腔内や鼻腔、消化管、神経系、呼吸器系と幅広くあります。
最近コロナ感染後、セロトニンという脳内の神経伝達物質が不足するというデータが報告されました。セロトニンが高濃度に分布している場所は、視床下部や大脳基底核・延髄などです。セロトニンは、喜びに関連するドパミンや恐怖や驚きなどを司るノルアドレナリンなどの神経伝達物質をコントロールし、精神を安定させます。セロトニンが低下するとこれら2つのコントロールが不安定になり、不安やうつ、パニック障害などの精神症状を引き起こします。最近では、女性ホルモンの分泌の減少が関係していることが判明し、更年期障害と関わりがあることも明らかになっています。
※新型コロナウイルス感染症(COVID-19)診療の手引き 別冊 罹患後症状のマネジメント 第三版参照
- 疲労感・倦怠感
- 関節痛
- 筋肉痛
- 咳
- 喀痰
- 息切れ
- 胸痛
- 脱毛
- 記憶障害
- 集中力低下
- 不眠
- 頭痛
- 抑うつ
- 嗅覚障害
- 味覚障害
- 動悸
- 下痢
- 腹痛
- 睡眠障害
- 筋力低下
大学病院など大きな病院では各領域が細分化されていて、コロナ後遺症専門施設は少ないのが実情です。様々な症状が出現するコロナ後遺症では、どの科に行ったらいいのだろうと困惑すると思われます。老若男女問わず罹患後一年以上も続き、通常の生活が出来ず、就業や通学もできない方も見ております。また就労支援やリハビリが必要なこともございます。当院では開院後多数のコロナ後遺症の患者様と向き合い、その方にあった適切な方法を考えてきました。軽快され方も多い一方、時間がかかり徐々に回復するという方も多いのが実情です。漢方、吸入薬及び向精神薬など複合的に活用し、時に神経科や神経内科など医療連携を密に行うことが大切です。
間質性肺炎・肺繊維症
肺はスポンジのように空気を入れる肺胞という細かい部屋が無数にあります。肺は空気を大きく取り込んで吐き出すために、肺は非常に柔らかく伸縮します。間質性肺炎では肺胞の壁(間質)に慢性的に炎症を起こし、線維化のため厚く硬くなり、本来、柔らかく大きく膨らむ肺がガチガチになる病気です。50歳以上の方に多く、主な症状は空咳(からせき)や動いたときの息切れです。
間質性肺炎・肺繊維症の症状
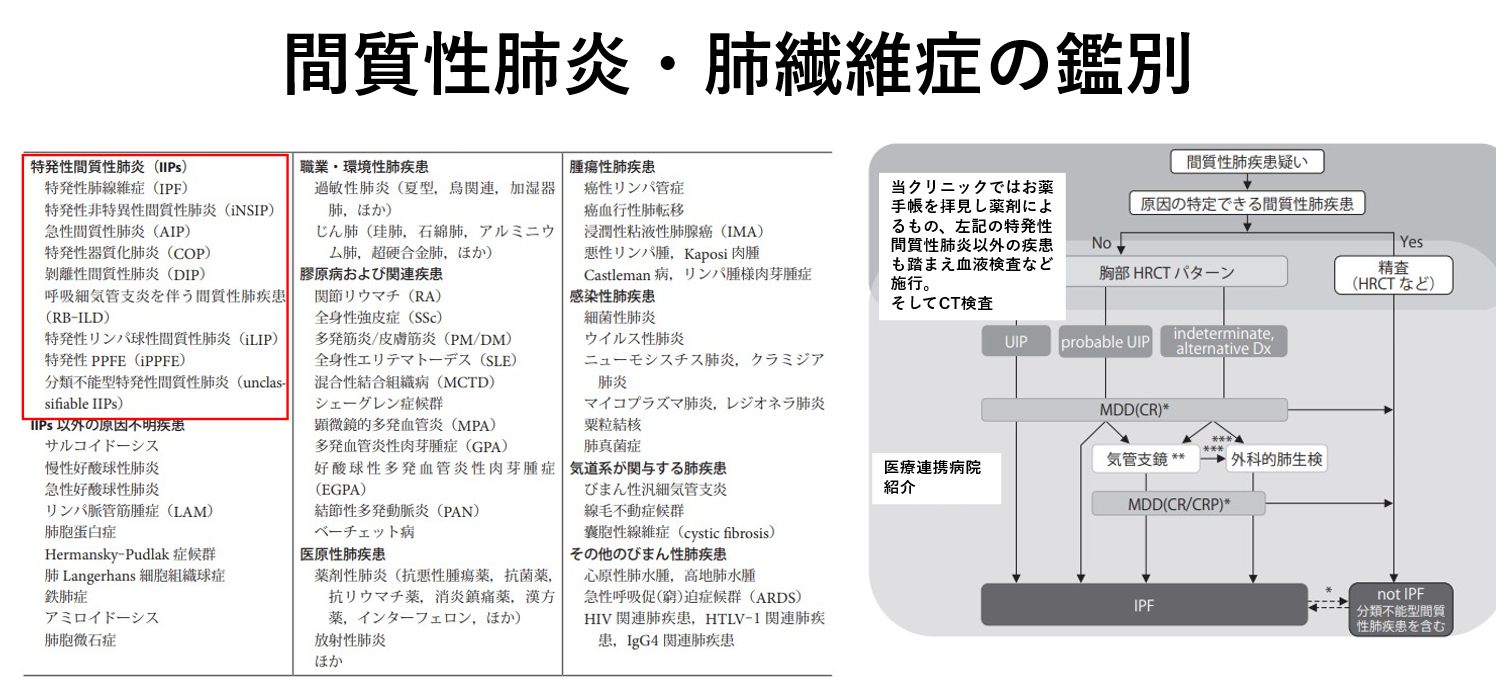
初期には軽度の咳や階段昇降時の呼吸困難を感じ、進行すると呼吸不全に陥ります。間質性肺炎の原因には、関節リウマチなど膠原病に伴うもの、薬剤の副作用によるもの、アスベストなどの粉塵吸入によるもの、カビや鳥類の糞や羽を吸入して発症する過敏性肺炎が慢性化したものなど、原因は様々です。原因不明ですと特発性と診断されます。下記のように様々な疾患を考えないといけません。
特発性の中でも特発性肺線維症は、症状出現からの平均寿命2.5年といわれているほど進行性で予後不良の疾患ですが、進行を遅らせる可能性があるピレスパとオフェブいう薬は期待されております。またその際には難病指定を受けて対応することもできます(指定難病85)。
検査・治療について
当院では、丁寧な問診、診察、血液検査、肺機能検査及び胸部レントゲン、CT検査も考慮して診断致します。また約20%程に肺がんが合併すると言われておりまして厳重に経過観察させて頂きます。
間質性肺炎の急性増悪について慢性経過を示す間質性肺炎が、急激に悪化する病態、これが急性増悪です。死亡原因の約40%を占めるといわれている、重篤な病態です。病状の進行に伴って急性増悪の発症頻度も高くなることから、できるだけ進行させないことが急性増悪のリスク低下につながると考えられています。また、急性増悪は風邪やインフルエンザ、侵襲的な高濃度酸素が必要な手術・薬剤(抗がん剤や分子標的薬、漢方、循環器系のお薬など)が契機になることがありますので、手洗い、マスク着用、予防接種などを行って、風邪やインフルエンザにかからないように気を付ける必要があります。また肺炎球菌ワクチン、インフルエンザワクチン、新型コロナウイルスワクチンなどの予防も重要です。
間質性肺炎が急激に悪化した場合
間質性肺炎の患者様が、急激に呼吸状態の悪化を示したとき、肺感染症、心不全、気胸、薬剤性肺障害、肺血栓塞栓症といった多くの病態を除外することが必要です。その場合は酸素吸入・集中管理を含めた入院が必要であり、早期に的確に診断し、医療連携病院や大学病院に早急に紹介致します。
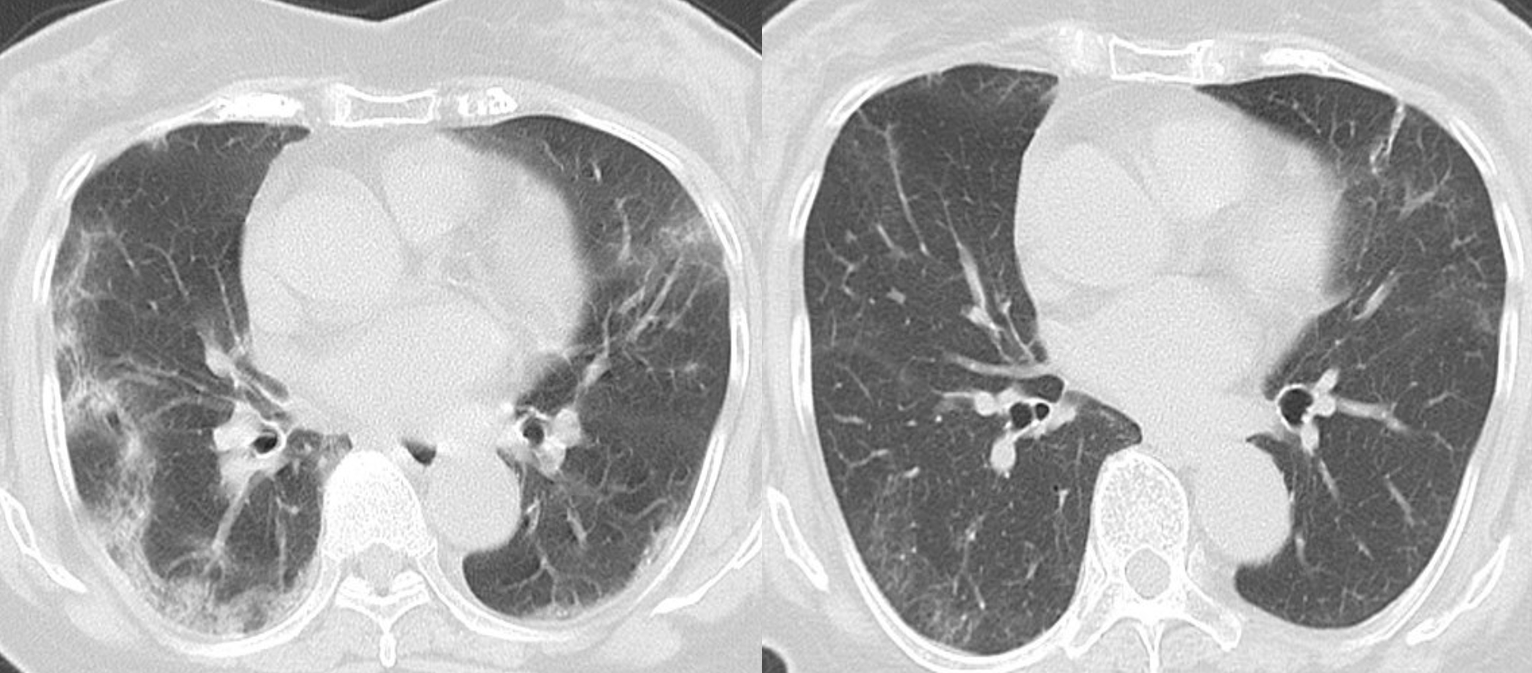
急性増悪の治療としては、明らかに有効といえる治療法は確立していません。ただし、ステロイド療法(メチルプレドニゾロン 500~1000mg/日によるパルス療法、それに続くプレドニンの後療法)が実施されることが大部分です。その上でシクロフォスファミドパルス療法(エンドキサンパルス)やシクロスポリンなどの免疫抑制療法の併用も行うこともあります。また慢性化した場合は酸素を必要とするため在宅酸素療法を行います(下記症例 特発性肺線維症にて在宅酸素療法中)。
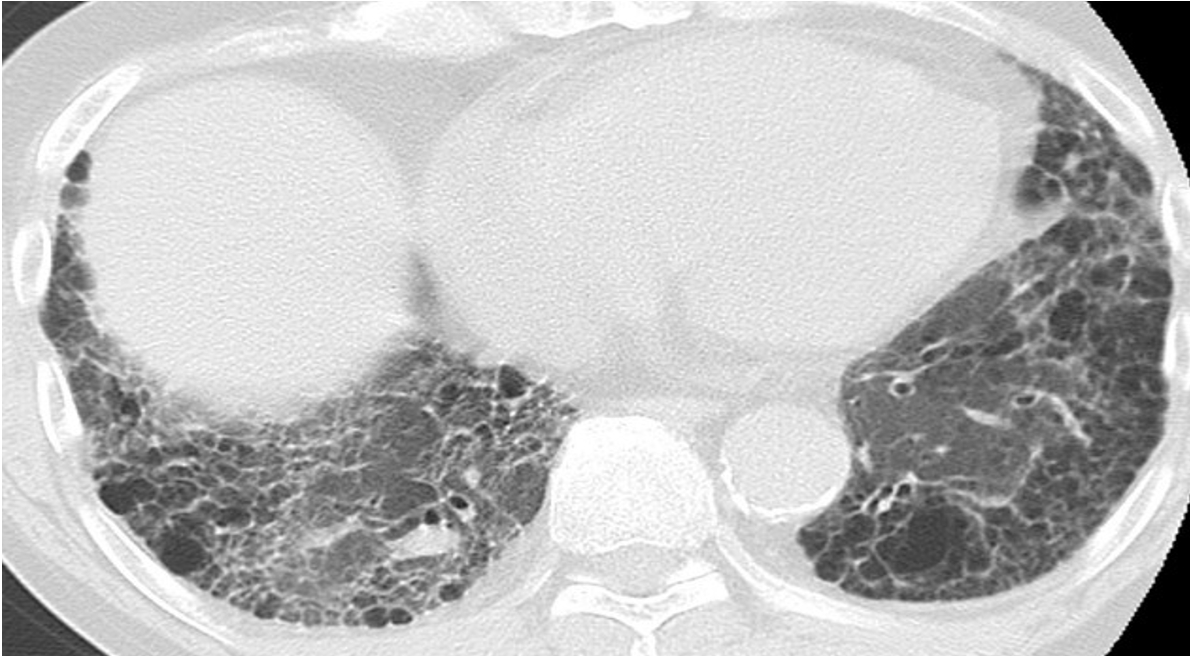
気胸
肺の一部が突然破れて、胸の中に漏れた空気がたまり、肺が押されつぶれてしまう病気です。多くは肺嚢胞(ブラ)からの空気の漏れが原因です。明らかな原因がなく発症する気胸を「自然気胸」といい、20歳前後の長身、やせ型の男性に多く見られます。
気胸の症状は、胸の違和感や痛み、咳などです。空気漏れが増えると肺が圧迫されて息苦しさを感じるようになります。軽度の場合は、無症状のこともあります。空気漏れが続くと、胸腔の空気が増えていき、心臓や肺を強く圧迫する「緊張性気胸」になる場合があり、血圧も低下し緊急の対応が必要です。
続発性気胸
続発性気胸とは、元々肺気腫や間質性肺炎など肺の病気があり、これが原因となって発症するものです。塵肺にも合併します。また若い女性が発症することもあります。
月経随伴性気胸(胸郭子宮内膜症)
生理の前後に発症する「月経随伴性気胸(胸郭子宮内膜症)」は子宮内膜組織が腹腔内・横隔膜を介して胸腔(肺、横隔膜、胸壁)に到達して生着・増殖し、それによって月経時に気胸が発症します。またリンパ脈管筋腫症(lymphangioleiomyomatosis : LAM)といった稀な疾患も考えられます。妊娠可能な年齢の女性に発症することの多い、肺に嚢胞と呼ばれる小さな穴がたくさんできてしまう病気です。聴診では、気胸を起こした側の呼吸音低下が認められます。
検査について
当院では丁寧な問診、気胸の既往歴や月経周期などを聞きながら、胸部レントゲンおよびCT検査で、虚脱した肺を確認します。CTでは肺嚢胞(ブラ)が確認できることができます。気胸の程度が軽症で症状が乏しい場合は、外来で胸部レントゲン写真を行いながら経過観察を行います。下記の当クリニックの症例のように安静で軽快することも多いです(下記症例)。
中等症や重度の場合は、医療連携病院に紹介後入院して細い管を留置(胸腔ドレナージ)し、胸の中に漏れた空気を抜きます。安静や胸腔ドレナージでは約40%が再発します。
治療について
ドレナージを行っても空気漏れが続く場合や気胸が再発した場合、両側気胸などは積極的に手術を考慮します。手術が難しい高齢者や低肺機能の方は気管支鏡下に責任気管支に充填剤を詰める気管支充填術や胸膜癒着を検討します。胸膜癒着に用いる薬剤としてミノマイシンや自分の血液、50%ブドウ糖液などが挙げられます。
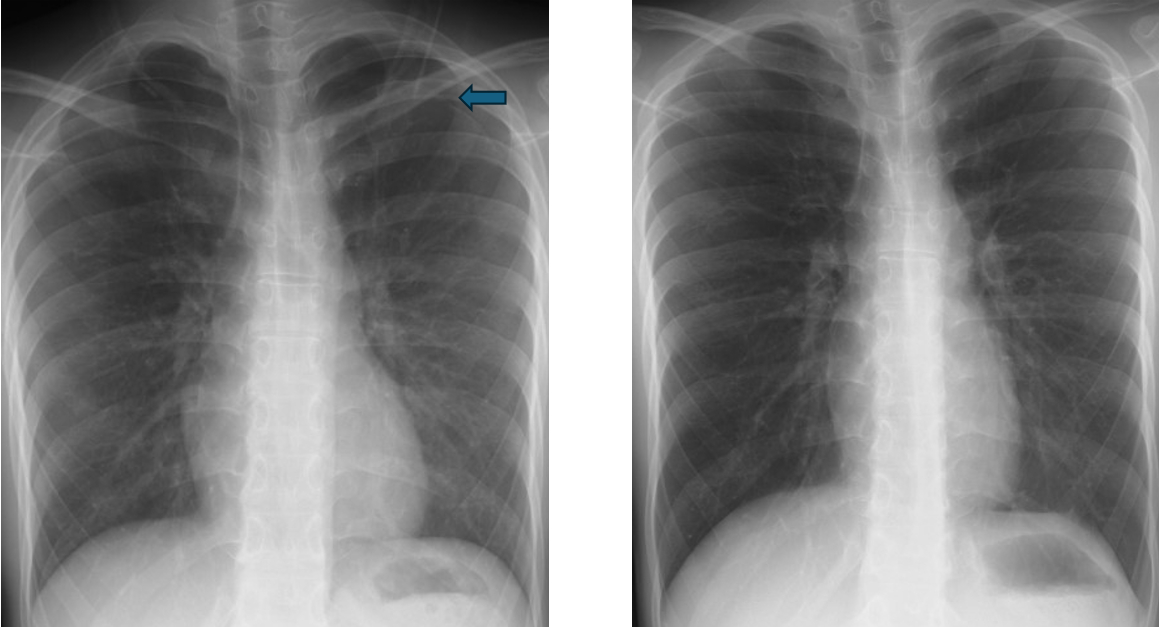
肺炎・気管支拡張症
気管支拡張症は、主に肺結核、気管支炎や肺炎後に、気管支が持続する炎症のために拡張する疾患です。拡張した気管支には痰が貯留し、痰には細菌がつきやすく、黄色など色のついた痰となって、気管支炎や肺炎を発症します。また肺炎は黄色や汚い痰、時にひどくなると下記のように肺に膿が溜まり、炎症で肺の一部を破壊する肺化膿症を併発します(下記症例)。
また気管支炎を繰り返すと、血痰を生じることもあります。気管支拡張症にはエリスロマイシンやクラリスロマイシンという抗生物質を少量でも長期間内服することで、感染のコントロールができることがわかっています。
症状について
肺炎は、細菌やウイルスなどの病原体が肺に入って炎症を起こす病気です。咳や痰、発熱などの症状が出ることが多いのですが、初期症状は風邪と似ているため、知らずにかかっていることが多いのです。
高齢者は、肺炎にかかってもほとんど症状が出ないため、いきなり症状が悪化して呼吸困難になり、死に至ることがあります。肺炎にかかりやすいのは、免疫機能がまだ発達していない乳幼児と、免疫機能が低下してきた65歳以上の高齢者です。
また、喘息など呼吸器系の病気や、糖尿病や心疾患などの持病がある方にもリスクがあります。肺炎球菌ワクチン、インフルエンザワクチン、コロナワクチン、RSウイルスワクチンなどで予防することが重要です。
咳が出る、微熱が続く、だるい、痰を伴う咳が出る、息を吸うと胸が痛い、食欲がないなどの症状の方は是非受診してください。
原因について
肺炎は、原因となる病原体によって大きく4種類に分けられます。肺炎球菌など細菌と呼ばれる病原菌によるものは細菌性肺炎、インフルエンザウイルスや新型コロナウイルなどのウイルス性肺炎、マイコプラズマやクラミジアなどによる異型肺炎、アスペルギルスやクリプトコッカスなどによる真菌性肺炎です。
迅速診断キットで診断いたします。また脳梗塞後や高齢化による飲み込みが悪く(嚥下機能低下)、食べ物や飲み物が肺の方に垂れ込み誤嚥性肺炎を起こすことがあります。生命にかかわりますので、当院では、喉頭鏡での声帯の動きの確認致します。嚥下機能を評価し、嚥下リハビリその予防も必要です。
検査・治療について
当院では丁寧な喀問診、診察痰培養検査、血液検査、胸部レントゲン、CT画像検査、迅速抗原検査及びPCR検査まで考慮してそれぞれの肺炎に合わせた適切な診断治療(抗生剤)を行いまして酸素需要が必要な場合は連携病院に御紹介、入院を願いする場合もございます。
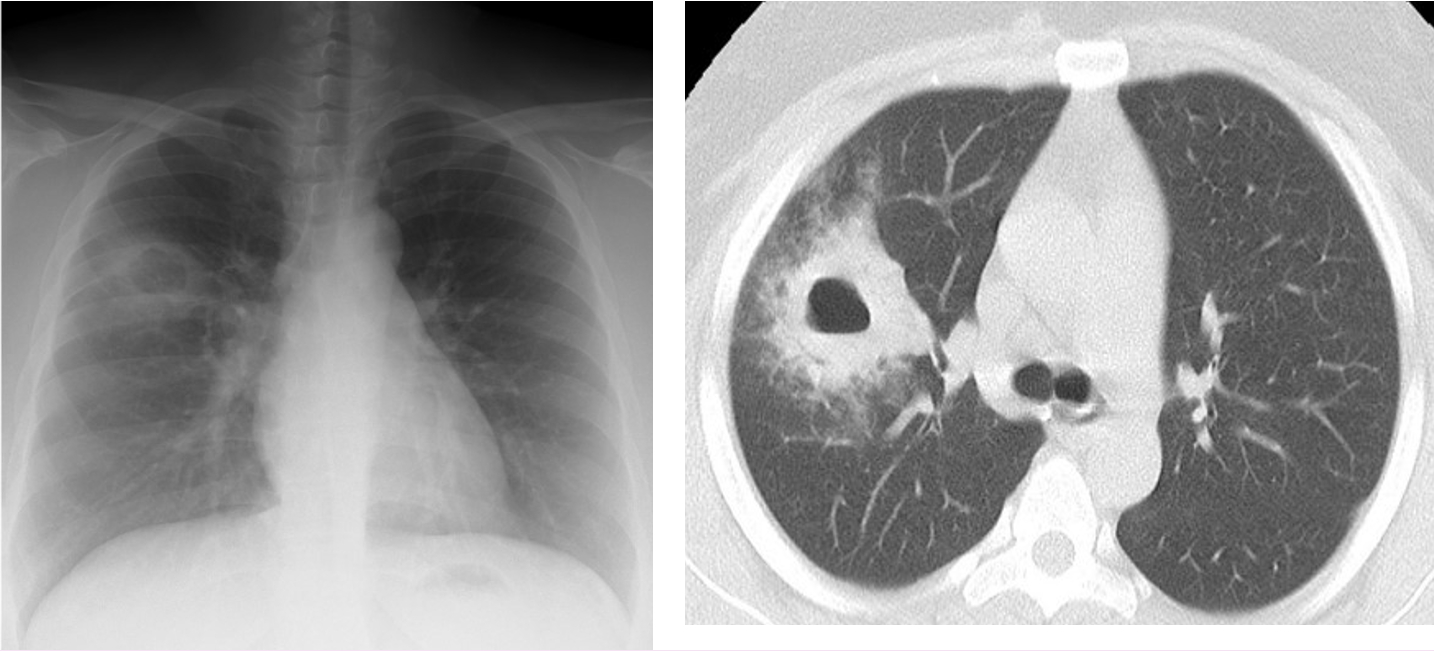
肺結核
結核は結核菌Mycobacterium tuberculosisの感染による感染症です。結核菌は患者の咳と一緒に喀出される飛沫の中に存在し、水分が蒸発し乾燥した状態、飛沫核となって、空気中を漂います。この漂っている菌を吸入し、菌が肺胞領域まで到達すると、そこで増殖し「感染」が成立します。
「感染」したとして、全ての人が「発病」するというわけではありません。一番病巣ができやすいのは肺(肺結核)ですが、肺以外にもリンパ節や骨など体中に病巣をつくることがあります(肺外結核)。結核の「発病」リスクが高い人として、糖尿病、免疫抑制剤・副腎皮質ステロイド・生物学的製剤の使用、悪性腫瘍、胃切除後、低栄養、血液透析中の腎不全、HIV感染者などが挙げられます。症状は様々ですが、2週間以上の咳や痰、微熱、倦怠感、寝汗、体重減少などがあります。
検査について
当院では、まずは胸部画像レントゲンとCT検査、喀痰検査、T-spotを含めた血液検査を行います。喀痰中に結核菌がいるかどうか(排菌しているか)調べます。一般細菌の培養とは別に、抗酸菌の塗抹検査・培養検査、そして必要に応じて結核菌PCR検査も実施します。
どうしても喀痰が喀出できない場合、喀痰で結核菌の証明が得られない場合には、鼻から細いチューブを挿入して胃液を採取したり、高張生理食塩水のネブライザー吸入により喀痰の喀出を促したりします。それでも診断できない場合は、連携病院や大学病院で気管支鏡検査を考慮します。血液検査では結核感染の有無を調べる血液検査として、インターフェロンγ遊離試験:IGRA(T-spot)があります。
治療について
診断した後は、結核を診断した医師は直ちに保健所に届け出る義務があります。保健所によって感染性があると判断した場合は入院が勧告されます。
結核は適切な治療を受ければ治る病気です。薬を飲み始めれば人にうつす恐れは少なくなりますが、最後まで治療することが大切です。薬を正確に続けてのむことが1番のポイントです。医師の指示があるまで必ず飲み続けなければなりません。薬を飲み始めると咳や微熱などの自覚症状は治まりますが、これは菌の活動が弱まっただけで、治ったわけではありません。飲み忘れや自己判断での中断をした場合、耐性菌ができ薬が効かなくなります。
抗結核剤について
抗結核剤による治療を初めて受ける場合、通常は強力な抗菌作用をもつイソニアジド、リファンピシンにピラジナミド、さらにエタンブトールまたは注射薬のストレプトマイシンのいずれかを加えた4種類の薬から開始します。半年間治療で終了します。
公費負担申請により結核医療費には公費負担制度があり、症状と所得に応じて入院・外来医療費の補助が受けられます。ただし結核以外の医療費及び結核診断に要した費用は公費負担の対象外です。当院は結核指定医療機関です。接触者検診なども県の要請で行っております。
入院について
当院でどのように外来通院して頂くか排菌している場合は隔離入院の上での加療が必要です。保健所と相談しながら入院先を選定します。排菌していない場合は、外来加療も検討します。治療が順調に終了しても1~2%の再発がみられるので、治療終了後2年間は経過観察を行います。
非結核性抗酸菌症
非結核性抗酸菌症は、中高年の女性に多く、咳や痰を生じる疾患です。この菌は環境中に存在しており、バスタブ、給湯やシャワーヘッドなどの入浴施設、田舎の古く大きな家整理の後、枯れ葉掃除、フェイススチーマーの使用など、庭園の土との接触が発症に関係しているとの報告が多いです。
非結核性抗酸菌症には、100種類以上の菌が同定されていますが、日本ではMycobacterium avium-intracellulare complex(MAC)という菌が多くなっています。また僅かながらM.KansasiiやM.abscessus という菌もあり治療は大変難しいですが、大学病院と連携の上対処いたします。
リファンピシン、エサンブトール、クラリスロマイシンなどで2年近く治療しますが、難治性のことも多く、空洞を伴う病変など手術を必要とすることもあります。
検査・治療について
当院では再発したケースも含め外来治療を行います(下記再発例と初発例)。再発例は、リファンピシン、エサンブトール、クラリスロマイシンに加えアミカシン点滴を施行していますが、現在はアミカシン注射は高額ではありますが、最近では病変へ行き届くようにリポソーマル アミカシン吸入投与も行われるようになりました。経過観察と治療のタイミングは難しいこともあり、専門医による判断が重要です。当院では喀痰検査、胸部レントゲン・CT検査で診断(偶然検診で見つかることが多いです)し、診断がつかない場合は大学病院で気管支鏡検査を行い診断もしくは治療を行います。
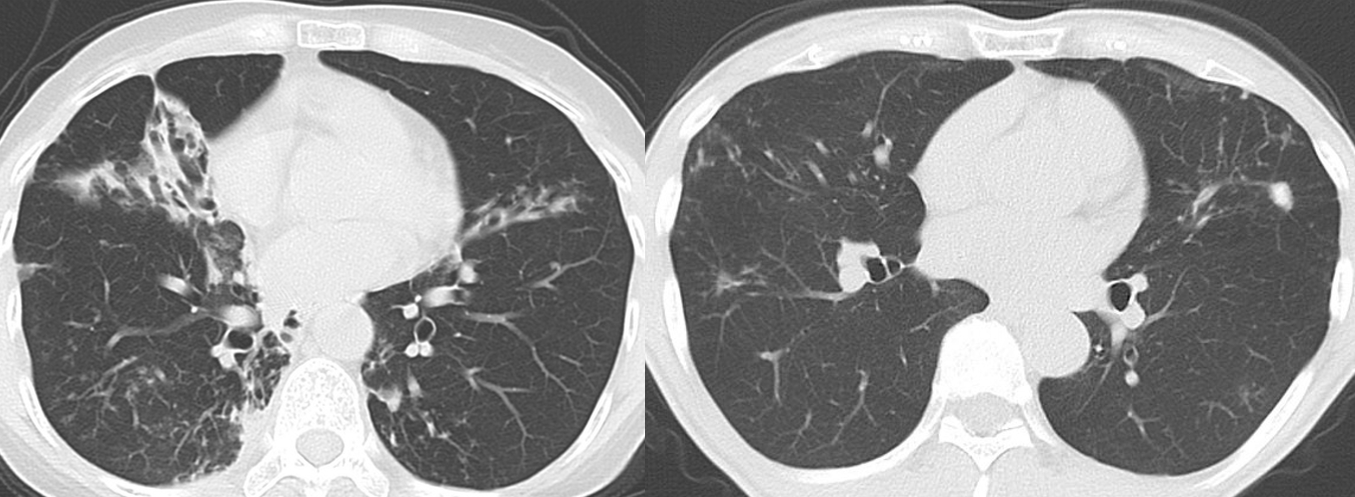
サルコイドーシス
サルコイドーシスは肺や眼を中心に、肉芽腫という良性の組織を認める疾患です。若い方は健診の胸部レントゲンでリンパ節が腫れていることから発見されることも多いですが、高齢者では眼がかすむ、皮膚の湿疹などで発見されることも多くあります。心臓に病変が及ぶと不整脈を生じることもあります。
検査・治療について
いずれにせよ早期に診断し、定期的に検査をすることが重要です。大学病院で病変部の生検を行います。サ症は、自然寛解することが多い反面、1~2割は難治化するため、厚生労働省の特定疾患(難病)に指定されており、重症度Ⅲ、Ⅳの場合には、公費から医療費補助を受けることができます。
ステロイドなどの全身治療を受けている場合には多くが医療費補助の対象になります。また眼のかすみ、ブドウ膜炎など併発することが多く、眼科医と連携して対応致します。当院ではCT検査や血液検査などで全身の病変の広がりをフォローいたします。
過換気症候群
過換気症候群とは呼吸が苦しいという自覚から頻呼吸となり、それによって体内の二酸化炭素が飛び、血液がアルカリに傾いた結果、カルシウム濃度が低下し手足、瞼、口唇周囲のしびれ、けいれんやときには失神を起こす症状です。ほかに、飲み込みが悪い、頭痛、耳鳴り、めまい、のどの圧迫感などが伴うことも多いです。
原因について
原因の多くはストレスと言われ、若い女性に多く発症する傾向があります。一方で、精神的な要素以外に、心筋梗塞などの心疾患、気管支喘息、内分泌疾患、側頭葉てんかん、などが原因になることも注意が必要です。パルスオキシメータでSPO2が100%に近いことが多いです。
検査・治療について
当院では丁寧な問診、診察を心がけます。まずほかの呼吸器循環器疾患の除外診断を行います。また自律神経障害を伴うこともございまして、体位による血圧変動や心電図のR-R間隔検査(呼吸に伴う変動が少ないか?)や他の身体症状も参考に診断致します。 治療としては不安を取り去り、ゆっくりとした腹式呼吸を行います。またベンゾジアゼピン系薬剤を使用して発作を抑えます。また漢方による予防も効果があります。辛抱強く治療していきましょう。最近ではコロナ感染後併発される方も経験しております。
胸膜炎
肺の周りには二つの胸膜がありその間に何らかの原因で水が溜まることがあります。胸膜炎はその原因によって分類されます。細菌感染の場合は細菌性胸膜炎(膿胸)、結核は結核性胸膜炎、がんによるものはがん性胸膜炎などと呼びます。
感染症や悪性腫瘍が原因となることが多く、日本の年間罹患数はがん性胸膜炎と結核性胸膜炎で全体の60~70%を占めます。他の原因では、膠原病や薬剤によるものなどもあります。
症状について
主に、胸の痛みや呼吸困難、発熱、咳といった症状が現れます。胸の痛みは、ピリピリと感じることが多く、大きく息を吸ったときに悪化します。呼吸困難は、胸水が肺の周りにたまり、肺を圧迫するために起こります。
胸部画像で胸水が両側にたまっている場合、心不全や腎不全と診断されることがほとんどです。一方、左右どちらか片方のみにたまっている場合は、胸膜炎と診断します。
検査・治療について
本院では胸部レントゲン、CT検査及び血液検査で初期診断を行います。医療連携病院や大学病院に紹介致します。超音波ガイド下で針を刺し、胸水を採取し原因を調べます。原因に対する治療を中心に行ないます。
感染症の治療成績は一般に良好ですが、悪性腫瘍の場合は概して不良です。したがって、感染症の場合は原因菌に有効な抗菌薬を、悪性腫瘍によるものは有効な抗癌剤を投与します。胸水量が多いときは息苦しくなるため、胸膜の間に管を挿入し胸水を体外に抜く処置を併用します。癌性胸膜炎の場合はさらに胸膜を癒着させる処置(胸膜癒着術)を行なうことがあります。
じん肺
じん肺とは、小さな土ぼこりや金属・鉱物の粉塵ふんじんなどを長年にわたり大量に吸い込むことで発症する肺の線維増殖性病変のことです。じん肺を発症すると、咳や痰、息切れなどから始まり、長い年月をかけて肺がんを発症することもあります。
断熱材や防音材として“アスベスト”が知られていますが、アスベストもじん肺を引き起こす原因の1つでアスベストはとても小さな線維性成分であり、体内に取り込まれると肺の奥深くまで潜り込みます。
肺に取り込まれたアスベストは、異物として体外に出されますが、完全に除去されることはありません。そのため慢性的に炎症反応が繰り返されることになり肺の組織が障害を受け、肺がんや悪性中皮腫などを発症することになります。
アスベスト以外にも同様に肺障害を引き起こす物質はあります。たとえば、自然界に大量に存在する“シリカ(遊離ケイ酸)”という物質です。シリカの結晶は石英と呼ばれ、コンクリートや塗料、研磨剤に含まれており、アスベスト同様に非常に小さい物質です。工事現場や建設現場で曝露されるとシリカは肺の中に入り込み、慢性的な線維性増殖性病変を引き起こします。
検査・治療について
じん肺ではベースラインの呼吸機能が低下しており、肺炎などの感染症にかかりやすくなります。また長年の肺組織障害を反映して、気管支拡張症や気胸、さらには肺がんや悪性中皮腫などのよりいっそう重篤な肺疾患を合併します。
当院では、じん肺の診断では、胸部レントゲン、CT検査、呼吸機能の障害を客観的に評価するためにスパイロメトリーと呼ばれる生理検査を行います。じん肺は一度発症すると根本的な治療はできません。したがって発症リスクを伴う職業に従事する際には、粉塵の発生を減らす努力をしたり、マスクを着用したり、曝露時間を短くしたりするなどの予防対策が重要です。
また、定期的な健康診断を受けることでじん肺の発症を、より早期に発見する姿勢も求められます。じん肺を発症した際には対症療法が行われます。咳や痰などに対して鎮咳薬や去痰剤を用います。また、気管支拡張薬やステロイドが使用されることもあります。
低酸素状態が強い場合には在宅酸素療法が選択されることになります。じん肺では肺炎を発症しやすく、重症化する危険性も高まります。したがって、インフルエンザや肺炎球菌のワクチンを接種し、予防可能な呼吸器疾患については予防体制を敷くことが重要です。
悪性胸膜中皮腫、肺がんを代表とする悪性疾患を発症した際には、手術療法や化学療法、放射線療法を用いて集学的な治療を行うことになります。悪性中皮腫の発症までには長い期間(平均40年程度)かかる基本的にアスベストが原因として考えられるため、補償の対象となることが多い石綿救済法に則って、環境再生保全機構による補償が受けられることが多いですが、労災保険による補償の方が手厚いので、労働局や労働基準監督署への申し出を考慮する必要があります。ただし、労災は認定されないこともあります。進行がんでは化学療法としては白金製剤(シスプラチン、カルボプラチンなど)、ペメトレキセドや免疫チェックポイント阻害薬(ニボルマブ、イピリムマブ)による治療も確立されております。その際は大学病院に御紹介致します。
お子さんの咳
咳は空気の通り道である気道内の異物や分泌物を素早く排除するための体の防御反応です。頻回の咳は体力の消耗に繋がります。咳には様々な音があり、どんな咳が出るかも重要な情報です。動画やスマホで音だけでも記録していただけると診断に有用な情報になります。1)乾いた咳つまりコンコン 2)痰や鼻水が絡むような咳つまりゲホゲホ 3)オットセイ、犬の吠え声つまりケンケン 4)喘鳴つまりヒューヒュー・ゼイゼイなどです。初診でお出でになる方はスマホなどで録音してお持ちください。
風邪、喘息性気管支炎、咳喘息 気管支喘息
鼻や喉といった上気道に急性の炎症を起こしている状態で、『かぜ症候群』とも言われます。原因となるウイルスには、ライノウイルス、RSウイルス、ヒトメタニューモウイルス、コロナウイルス、アデノウイルス、コクサッキーウイルスなどがあり、鼻水や鼻づまりを起こします。半分程度は10日以内に咳の症状が改善し、30日以内に80~90%が改善するとされていますが、問題は気道が過敏な状態が続いて慢性化することがあります。また風邪の後にゼイゼイ・ヒューヒューと繰り返したりする場合があり喘息性気管支炎と呼ばれます。子供でも咳喘息、ヒューヒュー・ゼイゼイという喘鳴や呼吸困難はありませんが、咳だけが症状としてある場合があります。いわゆるアレルギー体質が関連した子どもの喘息とは違った病態です。季節問わず、寒暖差が原因となることもあります。基本的には気道のアレルギー反応を鎮める薬とステロイド薬や気管支拡張剤といった喘息と同様の治療を選択されることが多いです。お子さんはなかなか大人のように吸入薬を使用できませんので、年齢はその子によってはネブライザーを購入して頂きましたら薬液を処方しお家で吸入して頂きます。しばらく続けて頂きます。気管支喘息は、ダニやハウスダストなどに対して生じたアレルギー反応によって気管支を中心とした気道に慢性的な炎症が起きている病態です。その結果、気道が狭くなり、ちょっとした刺激にも過敏に反応してヒューヒュー・ゼイゼイという喘鳴を生じる喘息発作を繰り返します。大発作を起こしたことがなくても、風邪の後や空気の変わり目などに咳の症状が長引く場合やモーニングディップと呼ばれ、夜や明け方に咳が出やすい場合、走ったりした後にゼイゼイするなどの症状がある場合は気管支喘息が疑わしいので受診してください。
気管支炎・肺炎
感冒による上気道の炎症が気管支や肺まで広がった状態です。発熱期間が長い時や血液検査で炎症が強いと判断される場合には、血液検査、レントゲン検査など行い、抗菌薬治療を行います。一般的な抗菌薬投与にても咳が続く場合には、RSウイルス細気管支炎、マイコプラズマや百日咳の可能性があるため、それに適した薬剤に変更する必要があります。肺炎の場合にも基本的な治療は同様ですが、酸素投与が必要なときや体力の消耗が顕著な場合は近隣の小児科医療連携入院での治療が推奨されます。
副鼻腔炎とアレルギー性鼻炎の咳
黄色っぽく粘りが強い膿性鼻汁が出て、鼻水が内側を伝って喉の方に流れる後鼻漏を起こします。鼻づまりや頭痛、顔の圧痛を起こすこともあります。後鼻漏で痰、痰が絡んだようなゲホゲホという咳が起こりやすくなり、長引く咳を起こすことがあります。長引いて慢性化する場合もありますので必要がある場合には抗菌薬による治療を受けてしっかり治すことが重要です。アレルギー性鼻炎では決まった時期にだけ症状が現れる季節性アレルギー性鼻炎と、1年中症状を起こす通年性アレルギー性鼻炎に分けられます。季節性アレルギー性鼻炎で最も知られているのはスギ花粉症ですが、イネ科の植物など他の季節に花粉を飛散させる様々な花粉症も存在します。通年性アレルギー性鼻炎は、ハウスダストやダニなど季節に関係のない様々な原因によって起こります。主な症状は、くしゃみ・鼻水、鼻づまりです。サラサラした水のような鼻水が特徴です。喉のイガイガする違和感、眼の痒みや充血、耳の痒みや詰まった感じ、乾いた咳、声のかすれなどを起こすこともあります。後鼻漏によって喉に刺激炎症がおよび咽頭炎、のどの痛みが出ます。うがいも必要です。子供用の鼻うがいもお勧めしております。鼻水をそのままにしておくと副鼻腔炎になりやすく洗い流しましょう。
基本的には問診と診察のみで大まかな診断が可能です。必要に応じて鼻汁中好酸球検査(鼻水を採取してアレルギーに関わる細胞が増えているかのチェック)や就学前に、血液検査による特異的IgE抗体測定を行います。アレルギー治療の原則は原因となるアレルギー物質(アレルゲン)の除去や回避ですが、花粉症をはじめとするアレルギー性鼻炎ではアレルゲン除去は現実的ではありません。治療としては主に抗ヒスタミン薬やロイコトリエン受容体拮抗薬などの抗アレルギー薬の内服を行います。またさらに小さなお子さんは鼻をかめない、鼻うがいをできませんので鼻吸引器で鼻水を吸ってあげそのあとネブライザーや点鼻薬を行うと効果的です(下記図参照)。重症度やご本人のライフスタイルに合わせて、適宜抗ヒスタミン剤やステロイド剤の点鼻薬の併用も行います。季節性アレルギー性鼻炎の場合、花粉飛散シーズンの少し前に内服治療を始めると、そのシーズンを比較的楽に過ごせる傾向があります。また、来院された際には鼻粘膜の浮腫を改善させる鼻処置を行うことも可能です。スギとダニのアレルギー性鼻炎では舌下免疫療法というアレルゲン免疫療法も可能になっています。当院では五歳から舌下免疫療法を行っております。年単位の治療が必要ですが、症状をほとんど起こさないようにできる可能性もあります。受験など勉強など忙しくなるころに始めるより早めに始めましょう。難治性はお子様でもバイオ注射製剤を使用する場合がございます。

不明な点はこちら: 048-948-1133電話予約時間は8:45~12:00 / 14:45~18:00です
専用駐車場4台・駐輪場あり
- 診療内容
- 内科、呼吸器内科、耳鼻咽喉科
- 医 師
- 野呂久公 野呂林太郎
- 住 所
- 〒341-0044 埼玉県三郷市戸ヶ崎2丁目38-2
- 最寄駅
-
- 八潮駅もしくは松戸駅よりバス(松05)9分~13分 【神社前バス停】もしくは【戸ヶ崎二丁目入口バス停】下車1分
- 金町駅よりバス(金61)20分
【戸ヶ崎バス停】下車10分 - 三郷中央駅もしくは金町駅よりバス(金02)13分~15分
【戸ヶ崎三丁目商店街バス停】下車7分
| 受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日/祝 | ||
|---|---|---|---|---|---|---|---|---|---|
| 午前 | 内科 呼吸器内科 |
9:00~11:30 ※初診 ~11:00迄 ※発熱外来・完全予約制・診療は11:30~ |
● | ● | ● | − | ● | ● | − |
| 耳鼻咽喉科 | 9:00~10:30 | − | − | − | − | ● | ● | − | |
| 午後 | 内科 呼吸器内科 |
15:00~17:30 ※初診 ~17:00迄 ※発熱外来・完全予約制・診療は17:30~ |
● | ● | ● | − | ● | − | − |
| 耳鼻咽喉科 | 15:00~16:30 | − | ● | − | − | − | − | − | |
- 休診日:木曜日・土曜日午後・日曜日・祝日
- 健診、がん検診、ワクチン接種は予約制です。
- 新患の方は予約なしに随時拝見いたしますが、問診・検査の都合上、午前は11:00まで午後は17:00までに来院ください。
- 再診の方はなるべく待ち時間の都合上電話予約ください。 診察時間の都合上、発熱外来以外の患者様は午前は11:30まで、午後は17:30までにクリニックにお越しください。
- 耳鼻咽喉科(野呂久公院長)外来は当面火曜日(15:00~16:30)、金曜日(9:00~10:30)、土曜日(9:00~10:30)とさせて頂きます。また体調により急な休診がございます。ご迷惑をお掛け致しますがご理解の程お願いいたします。
- 午前の発熱外来は、三郷市内学校健診、介護認定審査会、集団肺がん検診読影などにより、不定期に休診になることがございます。ご迷惑をお掛け致しますがご理解の程宜しくお願いいたします。
- 当日37.5度以上の発熱の方は予めお電話お願いいたします。発熱外来(11:30~、17:30~)で拝見させて頂きます。すぐ予約が埋まってしまいます故早めの時間にお電話でご連絡くださいませ。